張伸吉
」 大腸癌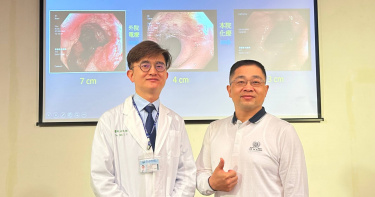
50歲男罹大腸癌擔憂「肛門不保」 達文西手術精準治療解套
50歲的王先生是一位上班族,於一年半前因大便習慣改變,總感覺解便不乾淨有異物感,直到出現血便,王先生健檢時被診斷為超低位直腸癌第三期,腫瘤有7公分大,經放射線治療縮小至4公分,醫師仍建議需開刀切除腫瘤但無法保留肛門。由於術後需使用人工肛門,王先生驚愕之餘對手術相當擔憂,轉介至中國醫藥大學附設醫院大腸直腸肛門外科尋求陳奕彰醫師門診,陳醫師建議進行化學治療6次,再決定後續治療方針。由於化療後腫瘤縮小有限,陳奕彰醫師亦建議手術摘除腫瘤,核磁共振顯示,王先生的直腸腫瘤非常接近肛門但並無侵犯括約肌,經陳奕彰醫師評估建議達文西機械手臂手術切除腫瘤,能保留完整肛門。王先生於去(112)年10月接受達文西手術開刀,手術傷口五處,每處僅1公分,術後完整保留肛門,術後第8天出院,追蹤半年恢復情況良好,目前並無復發跡象。根據國民健康署110年最新癌症登記資料顯示,大腸直腸癌高居10大癌症發生人數第二名,平均每年新增約1萬6千多人。陳奕彰醫師說明,超低位直腸癌是腫瘤距離肛門口六公分以內,貼近直腸肛門吻合線,一般手術可能會直接進行直腸肛門切除以及永久性人工肛門。對於超低位直腸癌病人如王先生,其核磁共振影像顯示腫瘤已侵犯腸壁漿膜層以上或局部淋巴結有轉移情況,因此建議先安排術前放射治療並配合化學治療,以降低術後腫瘤局部復發機會,也可以縮小腫瘤體積而進一步達到肛門保留手術。大腸直腸肛門外科代主任張伸吉醫師指出,相比一般微創手術,達文西機械手臂可提供高解析3D立體視野可放大至10倍,可填補因平面2D而無法區分手術位置深淺的缺點;機械手臂可達到真人手腕靈活和準確且可模仿雙手做旋轉、抓取、捏夾動作,消除不必要的顫抖,更重要的,相較於一般微創手術,達文西機器手臂可以在狹小骨盆腔進行複雜手術,例如低位直腸癌和攝護腺手術等,避免傷害到排便、排尿和性功能神經。陳奕彰醫師的論文研究也發現達文西機械手臂和一般微創手術相比能清除更多轉移淋巴結和較少的手術併發症,此論文也於今年美國內視鏡醫學會雜誌接受刊登,陳醫師並將於6月獲邀至美國醫學年會演講。健保署已於去年3月將達文西手術納入直腸癌部分健保給付後,成功案例約70台,陳奕彰醫師也呼籲,定期接受篩檢可減少晚期大腸癌發生率,早期發現、早期治療。九成大腸直腸癌好發於50歲以上之病人,隨年齡增加而升高,男性發生率為女性的1.5倍。許多病人在疾病早期幾乎沒有明顯症狀,等到出現便血、排便習慣改變、貧血、腹痛、體重減輕時,已經是第3、4期。許多病人因懼怕人工肛門而拒絕手術、延遲病情,達文西機械手臂可達到精準切割,保留完整肛門和排尿、排便和性功能這些微小神經,加速術後恢復。

就是不認輸!53歲男大腸癌多處轉移 「6次手術36次化療」癌細胞終消失
53歲的邱先生10年前就因腹痛及大便出血送急診,被診斷大腸癌阻塞合併肝臟及淋巴轉移,而且居然是預後較差的RAS突變型,對需挑起家庭重擔的他,不啻是人生中一大打擊。但現實生活與身體的不適讓他沒時間哀傷,邱先生信任醫師,並積極進行化學標靶治療及微創手術,完整切除大腸腫瘤及肝臟轉移處病灶,歷經6次手術36次化療,癌細胞終於消失。邱先生後續的回診追蹤,發現肺部轉移及輸尿管處淋巴轉移,逐一被醫師仔細地發現,於是開啟大腸直腸癌跨專科團隊治療,請團隊專家的胸腔外科林昱森主任及泌尿科陳冠亨醫師進行微創手術完整切除,邱先生再次回歸正常生活,成功抗癌。然而,去年初(2022年)邱先生又開始感到腹脹消化不良的症狀,經詳細檢查下發現多處腹膜腫瘤轉移而且造成腸道阻塞,這個噩耗令患者及家屬都無法相信。經大腸直腸外科張伸吉主任等專家評估,建議進行『完整腹膜腫瘤切除手術』再積極合併『腹腔溫熱化療(HIPEC)』,以消滅腹膜腫瘤,同時進行『營養治療』增強免疫力,快速恢復身體機能。在最新的一次正子攝影中發現,邱先生既有的腹膜癌細胞都消失不見了,進食狀況都正常,生活品質越來越好。大腸癌連續15年為國人癌症發生排行榜首位,民國109年癌症登記資料顯示,當年度新增1萬6829名大腸癌病友,平均每天47人罹患大腸癌。中醫大附醫大腸直腸外科張伸吉主任強調,邱先生是屬於多處器官轉移的大腸癌(肝、肺、遠端淋巴、腹膜、骨盆腔),但是邱先生自己堅決抗癌不放棄,才有治癒的機會。大腸癌復發移轉單一器官10年以上存活率僅3%,五年也是僅10%,邱先生的大腸癌雖然是多處移轉,10年來仍控制良好。胸腔外科林昱森主任也指出,針對大腸癌肺部轉移,手術切除是最主要的治療方式之一。然而,手術切除的效果取決於手術的質量,也就是手術切除是否乾淨。因此,找到適當的醫師團隊進行手術切除是非常重要的。依照近年來的文獻,要延長肝臟轉移患者的存活期,手術完整切除是最重要的方式之一,肝膽外科陳德鴻醫師表示,運用微創手術進行肝腫瘤切除,更能加速復原。針對腹膜轉移的治療,美國國家癌症學會則建議要在經驗豐富的醫院(>100台)中進行『腹膜切除併腹腔溫熱化療』,才能延長存活期。
免疫療法搭配腹腔高壓氣霧化療 精準對抗「大腸癌轉移惡性腹膜腫瘤」
54歲的林小姐4年前因腹痛及大便出血,被診斷大腸癌第四期合併肝臟與肺臟轉移,在中國醫藥大學附設醫院專家團隊不斷鼓勵與悉心照顧下,林小姐積極進行手術及化學治療抗癌,控制情形頗良好,直到去年底,林小姐再度感到腹脹消化不良,經詳細檢查發現多處腹膜腫瘤轉移,而且造成嚴重腸道阻塞,這個噩耗令病人及家屬都難以相信。中國醫藥大學附設醫院腹膜腫瘤治療中心張伸吉主任評估後,建議林小姐考慮採積極作法,先進行腸道吻合以解決腸道阻塞的問題,同步精準醫療搭配「腹腔高壓氣霧化療」輔助消滅腹膜腫瘤,並再運用「免疫細胞療法」消除血液中腫瘤並增強免疫力,如此治療並未增加林小姐的身體負擔,而且逐日增加食量;在最新的一次腹膜病理切片中發現,林小姐既有腹膜癌細胞大量減少,以肉眼觀察幾乎看不見腫瘤,進食狀況也恢復正常,5周內癌症指數CEA由9.56ng/ml 驟降至4.68 ng/ml。可喜的是林小姐在接受合併治療期間並未出現氣霧化療所造成的副作用,精神及體力狀況都無影響,仍舊可以持續正常生活,經過這次的治療林小姐身體狀況恢復良好,再度擁有良好的生活品質,更加樂觀面對生命,積極迎接人生的美好。張伸吉主任指出,大腸癌好發年齡為50歲以上的族群,大腸直腸癌已是國內十大癌症連續14年來發生人數的第一名,根據國民健康署最新2019年癌症登記資料顯示,台灣大腸癌發生人數為17,302人,平均每天新增47人罹患大腸癌;國人平均每13人就有1人,終其一生可能罹患大腸癌,大腸癌死亡人數更高居癌症死亡率的第3位。張伸吉主任進一步分析,當大腸直腸癌進入腹膜轉移,其預後常常很差,不僅因擴散範圍過廣,對靜脈化療效果差,更常常造成腸道阻塞,進而降低全身免疫功能。張伸吉主任說,若高惡性度的大腸直腸癌腹膜轉移在腹腔內擴散時,單一化學治療或手術治療可能已經不夠,目前臨床上可用於腹膜癌的治療方法有限,大多是標準的全身性化學治療或再加上標靶治療,且預後往往令人沮喪,靜脈化療下存活期的中位數也僅在13至16個月左右。全身性化學治療在部分病人僅具有適度的緩解率,可能達到中度改善,但也伴隨著令人苦惱的副作用。在治療高困難度的大腸直腸癌腹膜轉移,中國附醫專家團隊會考慮是否建議病人採「免疫細胞療法」及「腹腔高壓氣霧化療(PIPAC)」的合併輔助治療,透過「高壓注射器」及「Capnopen霧化器」的微創給藥技術,將化療藥物奈米化再輔以高壓環境,均勻、深層打入腹膜腫瘤組織內直接毒殺惡性腫瘤,治療癌症帶給病人的腹部不適,國際醫學期刊the Lancet亦指出,「腹腔高壓氣霧化療(PIPAC)」在治療腹腔腫瘤可達到病理反應率6~7成,有效縮小腫瘤細胞及範圍,約67%的病人的腹膜腫瘤細胞減少,且大幅降低惡性腹水。中國附醫專家團隊再加上「免疫細胞療法」,其臨床經驗顯示,可達到7~8成的腫瘤控制率,更可以順利進入腹膜組織中治療腹膜腫瘤,而且兩者的治療副作用相對小,因此「免疫細胞療法」及「腹腔高壓氣霧化療」的合併治療對於癌症病人的體力保存及生活品質的提升,都有明顯助益。腹膜惡性腫瘤治療除了正規的手術及腹腔熱化療之外,還可以合併『免疫細胞療法』及『腹腔高壓氣霧化療(PIPAC)』等輔助療法,運用不同的治療機轉抗癌,更能增加癌症治療成功及控制機率,也減少治療的不適。林小姐也以自身經歷鼓勵癌友們不要放棄,只要積極治療就有機會恢復既有的生活品質。
【第三波醫療革命4】造福病患 費用應調降
「以前病患接受細胞治療,不論有沒有成功,都要一次付清160萬元至200萬元的費用,《特管法》分段收費的規定,真的是給了病患保障。」中國醫藥大學附設醫院細胞治療中心副主任張伸吉說。以該醫院來說,整個細胞治療療程約6個月,要打10針劑,總費用180萬元,第一階段會收取疫苗製作費15萬元,第一劑至第四劑各收20萬元,第五劑、第六劑再各收15萬元,第七劑至第十劑則各收10萬元,最後再收15萬元尾款。中國醫藥大學附設醫院細胞治療中心副主任張伸吉指出,《特管法》的分段收費規定,對病患提供了保障。(圖/黃耀徵攝)「細胞治療在台灣還處於春秋戰國階段,主管機關採用高標準審查,也拉高了治療費用,一個療程超過100萬實在太貴了!希望未來政府能讓法規鬆綁,讓單一療程收費降到70萬元至80萬元,以造福更多病患,如此一來,台灣優異的醫療品質,很有機會吸引鄰近國家病患來尋求治療,推升台灣成為東南亞轉診中心。」林成龍分析。林成龍指出,免疫細胞療法在國外已有20多年的歷史,並非新技術,他認為CAR-T(嵌合抗原受體T細胞)才是免疫細胞療法的主戰場,台灣醫療機構應把著力點放在發展CAR-T療法,才能在細胞治療的國際盃競賽中立於不敗之地。