抗藥性
」 抗生素 抗藥性 細菌 感染 流感
感冒就吃抗生素? 醫揭2大風險:濫用恐讓未來無藥可治
不少人感冒時習慣「吃抗生素求快好」,但這樣的用藥觀念其實暗藏風險。對此,耳鼻喉科醫師張嘉峻示警,一般感冒多是由病毒引起,抗生素則是用來治療細菌感染,若未經評估就頻繁使用抗生素,不但可能出現腸胃不適,長期下來更可能增加抗藥性風險,影響未來治療效果。張嘉峻在臉書粉專發文表示,民眾知道的一般感冒,在醫學上稱為「急性上呼吸道感染」,這類感染絕大多數是由「病毒」所引起的,而抗生素是用於治療「細菌」感染,除非有疑似細菌感染的症狀,如黃綠色鼻涕、濃痰或是扁桃腺化膿,才考慮使用抗生素。張嘉峻指出,時常錯用抗生素可能會造成2大問題:首先是「腸道菌叢失衡」,由於抗生素在殺死致病菌的同時,也可能影響腸胃道裡的「好菌」,這也就是為什麼有些人服用抗生素後,會出現腹瀉或消化不良的情況;其次是「抗藥性的風險」,如果在不需要的時候頻繁使用抗生素,細菌容易演化出「抗藥性」,等到未來某一天真的發生嚴重細菌感染時,可能會面臨藥物效果變差,甚至無藥可用的困境。張嘉峻提醒,如果想讓感冒好得更快,可以多喝水幫助身體代謝,也能讓呼吸道黏膜保持濕潤;因各類維他命能增強免疫力,感冒時建議補充維他命,提供身體作戰需要的營養支持,維他命C便是很好的選擇;此時也要注意多休息、不熬夜、睡眠充足,讓身體有足夠的睡眠時間,才能使免疫系統全速運轉。

超市台灣鯛魚排檢出「動物用藥」已賣逾4千包 毒物專家示警2風險
高雄市衛生局10月執行「114年食品抽驗計畫」,於知名連鎖超市路竹中正分公司抽驗「台灣鯛魚排(大)效期2027年9月16日」產品,檢出動物用藥「恩氟喹啉羧酸(enrofloxacin)」0.028ppm。對此,毒物專家表示,雖然檢出濃度很低,還是可能會誘發過敏反應,若業者在養殖中使用此類抗生素,恐導致環境中抗藥性細菌增加。ETtoday新聞雲報導,林口長庚臨床毒物科主任顏宗海指出,「恩氟喹啉羧酸」屬廣效性抗生素,依規定不得用於鯛魚飼養,也不應在成品中檢出。這次鯛魚排被驗出0.028ppm,雖然含量不高,但仍可能對抗生素過敏者造成皮膚癢、蕁麻疹等過敏反應。此外,若業者在養殖中使用此類抗生素,恐導致環境中抗藥性細菌增加,最終面臨無藥可用的風險。高雄市衛生局說明,該局10月間執行「114年食品抽驗計畫」,抽驗12件市售水產品,其中於全聯路竹中正分公司抽驗「台灣鯛魚排(大)效期2027年9月16日」產品,檢出動物用藥「恩氟喹啉羧酸(enrofloxacin)」0.028ppm,違反「不得檢出」檢驗標準,遂於11月27日派員至該分公司稽查。衛生局表示,經查該批違規產品共進貨24包,已全數售出,架上已無該批產品,同時通知全聯總公司立即辦理該批違規產品下架回收,並主動通知消費者。根據統計,高雄各分店共進貨4,488包、已售出4080包、下架408包。該產品上游來源為雲林縣,已函移所轄衛生局查察憑辦。衛生局提醒,購買該批產品消費者可持發票或產品向原購買商提出退換貨,若對業者販售之食品有消費爭議,可電話撥打市府消費者服務中心或1950消費者服務專線反應尋求協助。
日本百日咳創新高破8.5萬例 專家:8成菌株具抗藥性恐難治
日本「百日咳」疫情打破2019年以來新高,今年截至11月9日,確診病例已超過8萬5000例。日本研究機構最新檢測發現,今年「百日咳」患者樣本中多達80%帶有抗藥性,代表常用抗生素恐難以控制病情。專家則推測,相關菌株與中國去年流行的型別相似,可能是隨觀光客輸入日本。根據日媒《共同社》報導,日本國立感染症研究所、國立衛生風險管理研究所等機構對今年7月至9月間採集的患者樣本和「百日咳桿菌」進行檢測,並於11月22日發現其中80%為「抗藥性細菌」,意味著該菌株對抗生素無效。專家表示,這些「抗藥性細菌」與去年在中國流行的菌株相似,初步判斷病毒很可能是透過遊日觀光客傳播到日本境內。有些人懷疑因新冠病毒的感染控制措施影響,削弱了人體對「百日咳桿菌」的免疫力,「抗藥性細菌」更使得治療更加困難,但日本國立感染症研究所細菌學第二部第一實驗室主任大塚菜緒認為,「目前尚不清楚感染是否由『抗藥性細菌』引起。然而,這種感染已在全國範圍內蔓延,因此在治療患者時需要考慮『抗藥性細菌』的可能性。」報導指出,「百日咳」的特徵是劇烈咳嗽。截至今年11月9日,累計確診病例已超過8萬5000例,是2019年最高紀錄以來的5倍多,其中許多患者年齡在10歲以下。要注意的是,嬰幼兒若染上「百日咳」,容易有抽搐、呼吸驟停等症狀,甚至可能出現肺炎或腦病變,進而導致嬰幼兒死亡。

諦醫生技以新一代ADC技術,敲開生技奧斯卡大門
近日,台灣生技界傳來一則振奮人心的消息:諦醫生技入圍了素有「生技界奧斯卡」之稱的世界 ADC 獎(12th WORLD ADC Awards)。這項提名不僅是諦醫生技的榮耀,更是對台灣新藥發展實力的一次重要肯定。諦醫生技創辦人,同時也是深耕免疫學界數十年的張子文博士,在「生活講堂」節目中與主持人高葳Stacy分享了這份喜悅,並深入淺出地揭開了ADC藥物的神秘面紗。什麼是 ADC?生技界的「聰明炸彈」「ADC,就是 Antibody-Drug Conjugate,抗體-藥物複合體。」張博士他用了一個生動的比喻:ADC 就像一枚「聰明炸彈」。A (Antibody / 抗體): 是一群具有精準導航系統的「轟炸機」。它們被設計成只會辨識並鎖定(Target)特定的癌細胞。D (Drug / 藥物): 則是極其強效、劇毒的小分子「炸彈」。這些炸彈本身沒有專一性,如果隨意投放,會傷及無辜(即健康的細胞),這就是傳統化療副作用巨大的原因。C (Conjugate / 複合體): 就是將「炸彈」精確地掛載到「轟炸機」上的技術。ADC 的核心理念,就是利用抗體的精準導航,將高效劇毒的藥物,專一性地帶到癌細胞所在地,從而精準擊殺癌細胞,同時最大限度地降低對正常細胞的傷害。劃時代的演進:「高掛載」且可攜帶「雙彈頭」ADC 的概念雖已存在逾百年,但早期技術並不成熟。張博士形容,早期的 ADC 轟炸機,有的掛了兩三顆炸彈,有的甚至沒掛好就起飛了,效果自然大打折扣。而諦醫生技的突破,正是在於開發出新一代的平台技術。張博士自豪地介紹了他們的兩大技術亮點:1.High-DAR (高藥物抗體比):傳統 ADC 轟炸機只能掛載 2 或 4 顆炸彈,而諦醫的技術可以穩定地掛載到 8 顆,甚至 12 顆。火力(藥效)顯著增強。2.Dual-Payload (雙彈頭):更關鍵的是,諦醫的平台能讓轟炸機同時攜帶兩種不同功能的炸彈。張博士比喻:「就像你到了目的地,有的炸彈要去炸引擎,有的要去炸油箱。」這種多重打擊,讓癌細胞更難逃脫。ADC領域之所以被視為當前新藥發展最熱絡的領域,正是因為大家都在競相開發「下一代」的技術。目前,ADC藥物在癌症等領域,都展現了比傳統化療高出許多的「反應率」(Response Rate)。更令人振奮的是,諦醫生技目前在動物模型實驗中發現,他們的 ADC 藥物對於那些已經產生「抗藥性」(Resistance)的癌細胞,依然展現出良好的效果。這意味著,對於那些使用現有藥物已無效的病患,諦醫的研發帶來了新的希望。一位科學家的「退而不休」對研發熱情永不熄滅談及這項入圍,張博士雖謙虛地表示這只是「很有鼓勵性」,真正的成就仍是將藥物成功推上臨床。但主持人也好奇,為何選擇在屆退之齡(2014年)再次投身艱苦的創業之路?張博士眼中閃爍著光芒。他提到,2011至2015年間,有三個沉寂了二三十年的免疫學相關領域——免疫查核點抑制劑、CAR-T,以及 ADC——突然間「開花結果」。「做為一個研究了幾十年(自 1975 年起)的免疫學家,突然在那個時間點,有這些東西出來了... 讓我非常振奮。」這股興奮激發了他的新發明,包括用以開發ADC的「藥物束平台」(Drug Bundles)。而他人生中最有滿足感的經歷,莫過於前一次創業(TANOX),耗時 16、17 年開發出治療哮喘和過敏的藥物 Xolair。那種「藥物最終可以治療很嚴重病人」的滿足感,驅使他再次投身新藥開發。諦醫的願景:打造「世界級的藥物」新藥研發是一條動輒10年、15年的漫漫長路。張博士強調,諦醫在選擇研發項目時,標準極高:必須有顯著療效差異、藥理機制必須扎實、必須有專利保護,且必須能生產。他們更要「勇敢」地做出「Go/No-Go」的決定,絕不拖延失敗的項目。張博士坦言,台灣有數百家生技公司,但真正被美國FDA核准為「新化學實體」(NCE)的藥物,至今只有兩件。而他的目標,就是帶領諦醫生技「發展出至少一個,或兩三個世界級的藥物」。「如果你的藥物是世界級的,這個公司就可以說是一個世界級的生技公司。」目前,諦醫生技正穩健地朝著上市(櫃)的目標前行。如同張博士在訪問中提到的,新藥研發不僅是為了讓病患「活下去」,更是為了讓他們「好好的活下去」,減少治療過程的痛苦與副作用。這次的世界ADC獎入圍,是國際對諦醫生技創新技術的認可,也是一個重要的里程碑。我們期待這家由擁有50年研發經驗的資深科學家所領軍的台灣公司,能持續在癌症治療的尖端領域,為全世界病患帶來更美好的未來。

網路影片暢飲「200萬年冰川水」超誘人 專家警告:你在喝遠古病毒的時空膠囊
社群平台上常可看到各種帶有觀光宣傳意味、在極地環境飲用「冰川水」的影片,由於冰川水質在鏡頭下顯得晶瑩剔透,看起來十分讓人也想喝上一口。不過有美國醫師在網上公開分享案例,有男子在未經煮沸的狀況下,直接用杯子撈取冰川的水飲用,僅僅數小時後就出現劇烈腹痛、腸鳴、嘔吐與腹瀉等症狀。醫師警告,看似純淨的冰川水中其實暗藏致命風險,其中可能暗藏存活超過數十萬年甚至百萬年的遠古微生物與病毒。美國網紅醫師米羅‧費古拉(Myro Figura)日前透過社群帳號「Doctor Myro」分享一段影片,片中有2名男子在阿拉斯加一處冰川前,用杯子舀取融化的冰水,邊喝邊宣稱:「這是地球上最純淨的水!」然而,米羅醫師警告:「千萬別喝下這些古老的微生物!」米羅指出,許多現今冰川融化的冰川水,凍結時間可以追溯到數十萬甚至上百萬年前,這些冰川水如同「時間膠囊」一般,封存了許多遠古的細菌、病毒與寄生蟲,以現代人體的免疫系統完全無法抵禦。根據科學研究,冰川深處確實存在「活化石」級微生物。如中國西藏古里亞冰帽(Guliya Ice Cap)中,科學家發現超過1.5萬年前的微生物仍具活性;而南極泰勒冰川(Taylor Glacier),更有研究人員在2017年於《自然》(Nature)期刊發表論文,證實其中發現存活近200萬年的細菌。研究指出,這些微生物在冰川的無氧、低溫環境下會進入休眠狀態,以極為緩慢的新陳代謝速率得以存活,但若接觸人體溫暖腸道,即可能迅速復甦並繁殖。米羅指出,這些古老的微生物菌種與現代常見的病原體截然不同。我們的身體是歷經長期演化,才能對抗空氣、水源中漂浮的各種常見細菌,然而對這些深藏於冰川深處的「遠古入侵者」卻毫無防備能力,常見風險包括:‧蘭氏賈第鞭毛蟲(Giardia):寄生蟲,引發劇烈腹瀉、腹脹,症狀可持續數週。‧隱孢子蟲(Cryptosporidium):耐氯、抗藥性強,導致嚴重脫水;‧其他未知的古老菌種:可能引發新型腸道感染,且以現有抗生素無法對抗。因此,米羅認為這些冰川水對於人體的健康不確定性極大,可能飲用後無事發生,卻也可能一口就致命。他在影片結尾感慨:「大自然的美,值得欣賞,但不是用嘴巴。」他呼籲網友轉發警示,別讓「嘗鮮」變成「送醫」。 在 Instagram 查看這則貼文 從 Instagram 分享的貼文

諦醫生技入圍世界ADC獎 技術平台與產品獲國際肯定
T-E Pharma宣布,旗下諦醫生技 (T-E Meds, Inc.) 成功入圍「第12屆世界ADC獎」之「2025 年最佳新藥開發者」獎項。諦醫生技從全球眾多競爭激烈的提名者中脫穎而出,成為全球僅六家的入圍公司之一,榮獲此項殊榮!「世界ADC獎 (World ADC Awards)」自 2014 年創立以來,已成為全球抗體藥物複合物 (ADC) 領域最具指標性的國際獎項,象徵ADC技術創新、研發潛力與臨床價值的最高肯定。其中的「Best New Drug Developer」(最佳新藥開發者),專門表揚ADC公司深具開發潛力且即將進入臨床的產品,肯定其在研發新穎性、差異化及實驗數據方面的優異表現。過程由業內資深專家評選,無論是入圍或獲獎,都象徵公司技術實力獲得國際認可,並展現其研發能力具備高度競爭力。聚焦 ADC/ARC 創新研發,打造領先平台諦醫生技是免疫功坊的姊妹公司,專注於抗體藥物複合物 (ADC) 與抗體放射性核種複合物 (ARC) 的創新開發。公司基於自主研發的「多臂鏈接體」(multi-arm linker) 技術平台,結合各式單藥或雙藥的藥物束 (mono- or dual-drug bundle) 及模組化的偶聯反應,可用於開發各式兼具高藥物抗體比 (drug to antibody ratio; DAR)、高產率、高純度及靈活載藥潛力的新一代 ADC 藥物,打造獨有且具特色的國際級抗體偶聯藥物平台。諦醫生技入圍世界ADC獎,技術平台與產品獲國際肯定。(圖片提供/諦醫生技)核心產品管線:TE-1146 與 TE-1182· TE-1146:為全球首款將來那度胺 (Lenalidomide) 分子偶聯於抗CD38抗體 daratumumab的新型ADC藥物,有潛力治療多發性骨髓瘤與其它相關適應症。臨床前研究顯示,其腫瘤毒殺能力優於現有臨床藥物組合,能以更低劑量達到更佳治療效果,兼具高效能與高安全性。今年1月,公司已將TE-1146未來在台灣、東南亞及紐澳地區的商業化權利,以新台幣2.7億元授權予友華生技;接著6月更獲得台灣財團法人醫藥品查驗中心認證為「新藥開發指標案件」,充分展現市場價值與臨床發展潛力。目前已完成大部分CMC製程開發與前期毒理試驗,預計於2026年上半年提交新藥臨床試驗 (IND) 申請。· TE-1182:是針對表達HER2之腫瘤 (如乳癌、胃癌、肺癌等) 所開發的雙載藥物 (dual-payload) ADC新藥,能克服腫瘤異質性與抗藥性挑戰,特別適用於 HER2 表現量較低或已產生抗藥性的後線治療。TE-1182不僅有潛力填補臨床用藥缺口,並為癌症病患提供更有效的治療選項。目前已完成多項關鍵研究,並持續推進臨床前評估,預計於2026年第四季提交IND申請,加速邁入臨床開發。邁向全球舞台,推動突破性療法諦醫生技此次入圍「第12屆世界ADC獎」之「2025年最佳新藥開發者」獎項,不僅展現公司在 ADC 創新技術與產品研發的堅強實力,更展現技術與產品具國際能見度與全球競爭力。公司將持續以先進平台技術推動候選藥物開發,致力為患者帶來更多突破性治療選擇,並加速臨床推進與全球市場布局。World ADC Awards2025官網:https://worldadc-awards.com/about/2025-shortlist/附表:諦醫生技領先 ADC 新藥開發管線:聯絡資訊若您有合作洽談需求或欲了解更多資訊,歡迎與我們聯繫電子郵件:bd@temeds.com 公司官網:https://www.temeds.com/ LinkedIn: https://www.linkedin.com/company/TEPharma/T-E Meds Shortlisted for World ADC Awards, Showcasing Global Recognition of Its Innovative Platform and PipelineT-E Pharma announced that its subsidiary, T-E Meds, Inc., has been shortlisted for the prestigious“Best New Drug Developer” category at the 12th World ADC Awards 2025. Selected from a highly competitive pool of global nominees, T-E Meds is one of six finalists to receive this distinguished honor. Since its launch in 2014, the World ADC Awards has become the most influential international recognition in the field of antibody-drug conjugates (ADCs), honoring breakthroughs in innovation, R&D potential, and clinical value. The“Best New Drug Developer” award specifically acknowledges ADC companies with strong development potential and assets approaching clinical stages, highlighting excellence in innovation, differentiation, and experimental data. Being shortlisted itself reflects global recognition and affirms a company's competitive strength in ADC research and development.Driving Innovation in ADCs and ARCswith a Leading PlatformT-E Meds, a sister company of Immunwork, is dedicated to the innovative development of ADCs andantibody-radionuclide conjugates (ARCs). Leveraging its proprietary multi-arm linker platform, the company integrates mono- and dual-drug bundles with modular conjugation chemistry to create next-generation ADCs. This platform enables product with a high drug-to-antibody ratio (DAR), high yield, high purity, and versatile payload capacity, establishing a distinctive and world-class ADC technology platform.(Photo/T-E Meds)Core Pipeline Highlights: TE-1146 and TE-1182· TE-1146:TE-1146 is the first ADC linking lenalidomide to the anti-CD38 antibody daratumumab, developed for the treatment of multiple myeloma and related indications. Preclinical studies have demonstrated superior tumor-killing efficacy compared with current drug combinations, achieving improved therapeutic outcomes at lower doses with both high potency and safety. In January 2025, T-E Meds out-licensed the commercial rights of TE-1146 in Taiwan, Southeast Asia, Australia, and New Zealand to Orient EuroPharma for USD 8.5 million. In June 2025, the program was further recognized by Taiwan's Center for Drug Evaluation as “A Key New Drug Development Project”, underscoring its market value and clinical potential. With most of the CMC development and preliminary toxicology studies already completed, T-E Meds is targeting IND submission in the first half of 2026.· TE-1182:TE-1182 is a dual-payload ADC targeting HER2-expressing tumors—including breast, gastric, and lung cancers—designed to overcome tumor heterogeneity and drug resistance, particularly in HER2-low or refractory settings. Addressing an urgent clinical need, TE-1182 aims to provide more effective therapeutic options for cancer patients.The program has completed multiple key preclinical studies and is advancing toward clinical readiness, with IND submission planned for Q4 2026.Advancing Toward the Global Stagewith Breakthrough TherapiesT-E Meds' nomination for the 12th World ADC Awards – Best New Drug Developer underscores the company's robust innovation capabilities and growing global recognition in ADC technology and drug development. With its advanced platform and pioneering pipeline, T-E Meds remains committed to delivering breakthrough therapies, accelerating clinical advancement, and expanding its global footprint.World ADC Awards 2025:https://worldadc-awards.com/about/2025-shortlist/T-E Meds’ Leading ADC Pipeline:Contact InformationForpartnership inquiries and further information: E-mail:bd@temeds.comWebsite:https://www.temeds.com/LinkedIn: https://www.linkedin.com/company/TEPharma/
露得清卸妝濕巾疑遭細菌污染 在美召回1.5萬包產品
美國食品藥物管理局(FDA)近日宣布,知名護膚用品大廠露得清(Neutrogena)旗下「超柔卸妝濕巾」(Neutrogena Makeup Remover Ultra-Soft Cleansing Towelettes),發生「格氏多元桿菌」(Pluralibacter gergoviae)污染事件,已經在美國展開召回。綜合外媒報導,美國食品藥物管理局近日發布公告指出,露得清母公司「Kenvue」在對部分產品進行格氏多元桿菌檢驗時,結果呈現陽性反應。這種細菌對添加在化妝品裡的抗菌劑「對羥基苯甲酸酯」具有抗藥性。FDA指出,格氏多元桿菌對一般民眾威脅不大,但對免疫力低下或慢性病患者,可能導致眼部、泌尿道感染或是呼吸道疾病,甚至引發敗血症。事件曝光後,母公司「Kenvue」已依照FDA的指示對美國境內展開產品召回。據了解,被召回的產品批號為「1835U6325A」,被銷售到德州、南卡羅萊納州、喬治亞州和佛州。目前,產品污染來源尚未確定,也並未傳出有相關病例通報,不過Kenvue發言人指出:「消費者健康與安全是我們的首要考量,儘管產品符合出廠規格,但基於謹慎原則主動召回。」發言人同時強調,其他露得清產品均未受到影響。據了解,這款卸妝濕巾在台灣好市多也有販售,不過除產品批號「1835U6325A」以外均非召回對象。

大陸中華絨螯蟹、澳洲甜橙農藥超標 近2.2萬公斤食材遭退運銷毀
食藥署今天公布最新邊境檢驗食品結果,其中一批中國大陸進口的中華絨螯蟹,被檢出動物用藥違規,近4000公斤產品須全數在邊境退運或銷毀。另有一批好市多公司自澳洲進口的甜橙,被檢出農藥殘留違規,1.8萬公斤同樣須在邊境退運或銷毀。食藥署每周例行公布邊境檢驗食品不合格資訊,本周共有11項,其中包括一批由瑞恆國際貿易有限公司自中國大陸報驗輸入的中華絨螯蟹,檢出動物用藥磺胺嘧啶0.04ppm。食藥署北區管理中心主任劉芳銘說明,依據「動物用藥殘留標準」,磺胺嘧啶於十足目為不得檢出,因此這批產品共3915公斤必須在邊境退運或銷毀。若民眾長期食用含有此類藥物殘留的水產品,恐導致體內出現抗藥性,增加日後治療感染的風險。食藥署已從2007年7月3日起,針對中國大陸的中華絨螯蟹在邊境採逐批查驗,也就是100%檢驗動物用藥、戴奧辛及戴奧辛類多氯聯苯合格後才可輸入。劉芳銘表示,前次驗出不合格是2024年,該年度中國大陸中華絨螯蟹共報驗31批,檢驗不合格1批,原因為檢出戴奧辛;今年已報驗3批,這是首批不合格。一批好市多公司自澳洲進口的甜橙,被檢出農藥殘留違規,1.8萬公斤須在邊境退運或銷毀。(圖/食藥署提供)另外,一批由好市多股份有限公司報驗的澳大利亞甜橙,檢出殘留農藥勃激素A3 0.17 ppm。劉芳銘說明,依據「農藥殘留容許量標準」,生長調節劑勃激素A3於柑桔類為不得檢出,應低於檢測方法的定量極限0.01 ppm,因此這批產品共1萬8000公斤,在邊境必須退運或銷毀。另針對好市多公司在邊境由一般抽批(2%到10%)調整為加強抽批(20%至50%)查驗。

坦言難認定「空姐職災過勞亡」 醫示警:跨國境工作者注意3件事
長榮航空34歲孫姓空服員從米蘭飛回台灣時身體不適,但多次向座艙長反應後都沒獲得回應,抵台後住院治療於10月10日病逝,讓過勞與職災引起討論。醫師姜冠宇表示,長期跨國境工作者本身就有一定程度風險,有三件事要特別注意,包含不要以為有抗生素就沒事、第一線可能看不出史迪爾氏病這怪病、要設想病情仍會有疾病進展,「因為你很有可能還要替後面爭取存活時間,從第一分鐘就開始。」孫姓空服員抱病執勤猝逝引起討論。台北市立聯合醫院中興院區內科醫師姜冠宇13日在臉書發文坦言,空服員不明原因離世令人遺憾,但是這很難認定是職災或過勞而亡,因為除了心血管相關疾病被明確定義,其他疾病則是個案審查。「長期跨國境工作者本身就有一定程度風險,不論是傳染病,或是遇上罕見病況而就醫不順利,因此有三點要特別注意。」首先,姜冠宇提到,傳染病的麻煩是有可能第一線治療運氣不好,遇上抗藥性強的病原體,因此千萬不要誤認有準備抗生素就沒事,抗藥性已經是全球問題。「抗生素沒效就是疾病繼續進展,有發燒甚至到畏寒了,已經是嚴重激素風暴狀況,這是敗血症,等到血壓低、呼吸窘迫了,是戰火已經要擊沉自己了,這就是敗血性休克。」再來,是孫姓空服員對話紀錄提到的「史迪爾氏病」(Still's disease)。姜冠宇說,這疾病一般來說很少見,並不是感染。而是身體系統誤認自己在開戰,就陷入細胞激素風暴,又是一個要擊沉自己的反應,只是是自體免疫反應,因此是要施打類固醇與抑制製劑。它的特徵是患者跟敗血症、敗血性休克很像,而身體要看到「隨熱而退的鮭魚色」皮疹,然後抽血會看到比較明顯的鐵蛋白沉積。然而,姜冠宇表示,史迪爾氏病雖引起原因不明,但是在過往一些案例,是感染後、感染結束發生的也是有,但是很明顯都講到這些症狀、診斷步驟、治療,還是要搶時間送到重症單位才有可能發生,第一線是看不出來的。因此最後,姜冠宇呼籲,無論是抗藥性感染所致敗血性休克,或是史迪爾氏症這種怪病,要對空服員或國際旅遊、觀光工作這類人員的保障,千萬不要對「緊急就醫」的想像是「碰到」就好,而是要設想到病情有可能在第一線接手後還是有疾病進展,要預設空間到後面的重症、該如何轉診才會順利。姜冠宇強調,「每一個高度流動工作者就醫,最好的保障就是先想好『綠色通道』,也才能加速一開始就要快狠準就醫,因為很有可能還要為後面爭取存活時間,從第一分鐘就開始。」
A型流感H3N2超車H1N1 校園疫情升溫、醫師籲快接種疫苗
A型流感H3N2超車H1N1!我國近4周社區流行流感病毒,H3N2已升至51.3%,高於H1N1的43.4%。專家指出,H3N2殺傷力最強也「最毒」,是3種型別流感中重症比例最高的,今年秋冬A型雙病毒株共舞,整體重症、死亡風險恐上升。9月開學以來,台中A型流感在校園迅速蔓延,台中市衛生局監測資料顯示,近2周類流感門診人次已從1萬6148人次升至1萬8971人次,急診也從1299人次增至1393人次,疫情持續升溫。目前正值疫苗接種前的防疫空窗期,醫師提醒「口罩仍是最重要的防線」。兒科醫師施勝桓表示,9月開學後流感病例暴增,門診量比暑假增加2至3倍,單日門診常破百人。快篩檢出陽性者幾乎全為A型流感,常見「一家感染全家中鏢」情況。施勝桓指出,口服或針劑型抗病毒藥物近來療效不如以往,約10%至20%病人仍會反覆發燒。醫界推測,疫情擴大與用藥增加,使病毒易突變,抗藥性可能已升至5%至6%。他提醒,流感最大威脅是腦炎、心肌炎與肺炎等重症,民眾應加強個人防護,避免出入人多密閉場所。中國醫藥大學兒童醫院急診主任謝宗學指出,從疾管署監測資料發現近期A型流感以H3N2為主,與H1N1交叉保護力有限,甚至出現個別孩童在1個月內感染2次A流案例。流感疫苗10月1日將開打,今年疫苗除了改回三價,疫苗選株也將A型H3N2雞蛋培養疫苗,從過去的泰國株改為克羅埃西亞株,細胞培養疫苗從麻州株更換為華府株,以提升疫苗與流行病毒的吻合度;A型H1N1與B型維多利亞株則延續去年株種。感染科權威、台大醫院小兒感染科教授黃立民說明,流感病毒流行3年後就會換季,今年橫跨整個夏季的H1N1正好已滿3年,H3N2將成為新主流。在3型流感中,H3N2殺傷力最強,重症比例也最高,確診併發重症人數比為1.5,高於H1N1的1.3與B流的1。今年秋冬疫苗選株改變,對H3N2會有較好的保護力,鼓勵民眾施打疫苗。
流感進流行期 疾管署:H1N1僅6.5%具抗藥性「影響有限」
流感進入流行期,有小兒科醫師指出,門診暴增2至3倍就診人潮,且抗病毒藥物療效不如以往,甚至出現抗藥性。疾管署說明,今年流感季A型H1N1病毒株,約6.5%對口服抗病毒藥克流感、易剋冒等具抗藥性,雖高於去年底3.2%,但比率仍低且僅限H1N1,近4周流感流行已轉為H3N2,影響有限,仍建議民眾踴躍接種疫苗,從前端預防。疾管署副署長曾淑慧說明,今年流感季累計檢驗A型H1N1病毒株,約6.5%對口服抗病毒藥物克流感或易剋冒成分及注射抗病毒藥物瑞貝塔,具抗藥性相關突變,略高於去年底3.2%;A型H3N2、B型流感病毒株,今年均未驗出上述藥物抗藥性。曾淑慧表示,任何藥物都可能有抗藥性,臨床建議「審慎用藥」,流感抗病毒用藥主要對象為高風險個案,輕症、低風險個案不需要用藥。雖然抗藥性升至6.5%,但比率仍低,且僅限於H1N1;另針對口服型自費用藥紓伏效錠抗病毒藥物,今年H1N1、H3N2、B型流感均未驗出抗藥性相關突變。疾管署指出,國內9月進入流感流行期,社區流行的流感病毒近期已轉為未檢出抗藥性的「A型H3N2病毒株」占多數,近4周占51.3%,高於A型H1N1的43.4%,H1N1占比持續下降。曾淑慧表示,這幾周H3N2明顯上升,流行病毒已轉為H3N2為主,H1N1病毒株抗藥性整體對臨床治療及疫情控制影響有限,疾管署也會持續密切監測病毒株流行及抗藥性情形,滾動調整相關防治策略。曾淑慧呼籲民眾,周三起(10月1日)踴躍打疫苗,落實呼吸道衛生與咳嗽禮節、勤洗手等防疫措施,從前端預防才是重點,若有發燒、咳嗽等類流感症狀,宜戴口罩及早就醫、生病在家休息。疾管署表示,今年10月1日起公費流感抗病毒藥劑,除了原本全年適用的高風險族群外,將擴大至特定高傳播族群,凡出現類流感症狀,經醫師評估後,無需快篩即可使用,且公費流感疫苗也將於同日開打。
美國抗藥性腸桿菌感染激增「4年增69%」 專家憂未來「常見感染也得住院治療」
美國醫療體系再傳抗藥性警訊。最新監測顯示,具碳青黴烯抗藥性的腸桿菌科(CRE)感染在2019年至2023年間持續上升,其中帶有「碳青黴烯酶」的菌株更快速蔓延,院內個案明顯增加。專家警告,一旦抗藥基因跨物種擴散,甚至從醫療院所外溢至社區,常見的泌尿道或肺部感染,未來恐都必須住院、改以靜脈注射方式治療,將進一步衝擊醫療量能。根據刊登於《內科年鑑》(Annals of Internal Medicine)的研究,以及《Axios》與《科學人》(Scientific American)的報導,美國整體CRE感染率已從2019年的每10萬人不到2例,增至2023年的每10萬人超過3例,約上升69%。在29個州納入回報與送驗制度下,檢測到多種「碳青黴烯酶」基因流行,其中編碼「新德里金屬-β-內醯胺酶」(NDM)的菌株增幅最為驚人,相關感染在4年間攀升達461%。研究作者之一的蘭金(Danielle Rankin)指出,這類NDM-CRE特別容易沿著呼吸器、導尿管與靜脈導管等醫療器材傳播,因此快速檢測與隔離患者至關重要。前CDC主任佛里登(Tom Frieden)曾將CRE形容為「三重威脅」:其一是死亡率高,其二是對多種抗生素具有抗藥性,其三是抗藥基因可輕易轉移至其他細菌。根據CDC資料,僅在2020年,CRE就在美國造成約12,700例感染與1,100人死亡。研究團隊指出,雖然CRE仍以醫院感染為主,但上升趨勢已遍及全美各大區域;傳播途徑包括手部接觸不潔、傷口或糞便污染,以及醫療器材表面殘留。一旦檢測不足或通報延遲,往往錯失及早用藥與控制感染的關鍵時機。研究共分析5種主要的碳青黴烯酶基因,其中以NDM擴張速度最快。蘭金表示,目前對NDM相關菌株有效的藥物多需透過靜脈注射,缺乏口服替代方案;若未來社區感染升溫,將迫使更多患者因常見感染而必須住院。研究團隊並指出,抗藥性基因可藉由可動性遺傳元件在不同細菌間傳遞,加速出現多重抗藥的「超級細菌」。CDC提醒,最易受威脅的族群是住院並使用器材的患者。醫療院所必須強化手部衛生、環境與設備的消毒,並導入能辨識「碳青黴烯酶」的專門檢測,以便及早給藥與隔離。CDC同時強調,CRE可藉由接觸髒手或受污染器材迅速擴散,院內若任何一環節延誤,都可能放大群聚風險。

北市衛生局公布中秋節食品抽驗結果 「慧上癮、食芋堂」皆出包
為保障民眾中秋佳節外出聚餐及自行烹調之食品安全,台北市政府衛生局至台北市月餅製造業、糕餅店、烘焙專賣店、食品材料行、傳統市場、超商、超市、量販店及餐飲店家等處所執行中秋節相關產品及應景食品抽驗,總計抽驗103件,檢驗結果1件產品檢驗結果不符規定(不合格率0.97%);另4件產品標示不符規定。北市衛生局指出,此次抽樣103件中秋節應景食品,包含50件烘焙相關食品(含各式月餅、餡餅、鳳梨酥、蛋黃酥及烘焙餡料等)、49件常見烤肉用應景食材(含肉品、海鮮、蔬菜、加工煉製品、豆干等)、4件烤肉調味醬,視抽驗品項,擇定檢驗項目包含防腐劑、蘇丹色素、動物用藥、乙型受體素、農藥殘留、環氧乙烷、甜味劑、漂白劑、殺菌劑、重金屬鉛、重金屬鎘、食品中微生物等。家福股份有限公司台北天母分公司的「產銷履歷白蝦仁」檢出西氟沙星0.03ppm。(圖/台北市政府衛生局提供)檢驗結果顯示,家福股份有限公司台北天母分公司的「產銷履歷白蝦仁」檢出西氟沙星0.03ppm(動物用藥殘留標準:不得檢出),不合格產品均已要求本市業者下架不得販售,並移請來源所轄衛生局處辦。西氟沙星(ciprofloxacin)為1種廣效性抗生素,用於治療人類細菌性感染。上述藥品,未經農業部核准登記使用於水產動物,依「動物用藥殘留標準」為不得檢出。業者施用動物用藥應符合相關法令,以保障水產、消費者之健康安全,並避免環境中抗藥性細菌的產生。北市衛生局表示,產品殘留動物用藥不符「動物用藥殘留標準」者,係違反食品安全衛生管理法第15條第1項第5款「殘留農藥或動物用藥含量超過安全容許量」規定,依同法第44條第1項第2款,可處分責任業者新臺幣6萬元以上2億元以下罰鍰。 有關標示查核4件不符規定,其中「慧上癮」的「豆漿核桃牛軋糖」、「食芋堂」的「芋香太陽餅」、「芋鬆參Q餅」、「芋光寶盒」,已令販售地點業者立即下架,不得販售,追溯案內標示不符規定產品來源屬台北市業者,已依法處辦;屬外縣市業者,已移請所轄衛生局依權責辦理。食芋堂的「芋香太陽餅」標示不符規定。(圖/台北市政府衛生局提供)食芋堂的「芋鬆參Q餅」標示不符規定。(圖/台北市政府衛生局提供)食芋堂的「芋光寶盒」標示不符規定。(圖/台北市政府衛生局提供) 佳節賞月及享受美食時,北市衛生局提醒消費者於選購月餅、禮盒或生鮮肉品、水產品、蔬果及其他烤肉用之應景食品時,除選擇信譽良好之店家購買外,儘量選擇有完整包裝及清楚標示之產品;另應儘量避免購買顏色鮮艷、異常白皙或偏離傳統色澤的食品。至於選擇餐飲店家及自宅烹調時,則應注意製(販)售場所環境是否清潔衛生,保持手部衛生清潔,食用前或料理前應注意外觀氣味、色澤是否正常,有無因不當儲存而導致產品發霉、變質腐敗情形;食用前或料理前應將食材以乾淨水源澈底洗淨,處理生熟食需使用不同器具避免交叉污染,烹調及復熱要澈底加熱(食品中心溫度超過70℃),產品貯存適當溫度(冷藏攝氏7度以下,熱存攝氏60度以上),室溫不宜放置過久(製備完成的菜餚在室溫下不得存放超過2小時)。若無法立即食用完畢,應放入冰箱,避免微生物滋長。北市衛生局另呼籲食品及餐飲業者於生產製備流程時,應注意食品業者之從業人員、作業場所、設施衛生管理及品保制度等自主管理,選擇有來源、信譽良好的廠商所供應安全衛生之食材,恪遵食品安全衛生管理法規定,以保障產品衛生安全及民眾消費權益。衛生局補充,民眾如有食品安全衛生問題或消費疑義,可電洽台北市民當家熱線:1999(外縣市民眾請撥02-27208889)轉7089。以上稽查結果,可至台北市政府衛生局網站(https://health.gov.taipei/)查詢相關訊息。
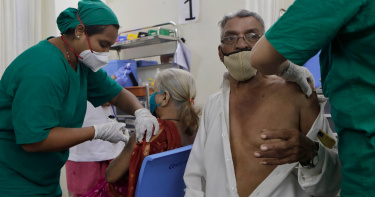
每3分鐘2人死於結核病!擁擠、貧窮、診斷落後 病情在印度城市邊緣地帶蔓延
印度政府立下目標,要在2025年底之前根除結核病(Tuberculosis,簡稱TB),然而如今距離最後期限僅剩數月,這場防疫戰卻在多個高風險地區陷入膠著,尤其在孟買的平民區,病情失控情形格外明顯。孟買戈萬迪地區成為結核病傳播的高風險環境。在印度金融重鎮孟買的東部社區戈萬迪(Govandi),咳嗽聲此起彼落,響徹狹窄街巷。當地住戶擠在用帆布與廢木搭建的簡陋住處中,水患與缺乏通風讓致命疾病肆虐。根據《CNN》報導,戈萬迪地區的貧民窟人口密集、衛生條件差、醫療資源匱乏,為病菌提供了理想溫床。醫師指出,幾乎每兩戶人家就有一戶出現結核病病例,對當地居民的健康與生計造成沉重打擊。當地社工普拉米拉.普拉莫德(Pramila Pramod)觀察,近十年來,每月病例數始終未見下降。她指出,為了避免社會歧視,不少家庭選擇隱瞞確診事實,甚至連子女或配偶都不知情。現年40歲的梅布布.薩利姆.謝赫(Mehboob Salim Sheikh)六個月前確診為結核病。他的妻子十多年前也死於同樣疾病。如今,他體重驟降、行動困難,說話幾句就氣喘吁吁。孟買戈萬迪地區成為結核病傳播的高風險環境。梅布布.薩利姆.謝赫曾在印刷廠工作,每月收入15,000盧比(約171美元),但因病辭職,無力負擔孩子的學費與日常開支。「如果身體撐得下去,我就活下去。如果不行……那就結束了,」他無奈地說,這場地方性的健康危機,也反映了全國的公共衛生挑戰。根據世界衛生組織(WHO)資料,印度占全球TB病例的27%,平均每三分鐘就有兩人死於這項傳染病。儘管印度政府曾承諾將在2025年底前根除結核病,但專家直言,這項目標恐難達成。醫療資源不足與社會經濟障礙使防疫工作進展遲緩。孟買戈萬迪地區推動TB篩檢,指出當地病例數多年來始終未見明顯下降。印度總理納倫德拉.莫迪(Narendra Modi)曾在2018年承諾要在2025年前比WHO設定目標早五年根除結核病。這意味著要將新發病例比2015年減少80%,死亡率降至90%。然而,目前距離期限僅剩數月,印度的結核病疫情依然嚴峻。肺病專家蘭斯洛特.平托(Lancelot Pinto)指出,印度同時面臨疾病高傳染率、貧困與醫療體系不健全等複合問題。他表示,結核病菌可潛伏體內多年,且容易產生抗藥性,加劇防治難度。公共醫療系統長期投資不足,加上人力短缺與設施老舊,也讓防疫成效受限。即使私人醫療機構提供部分協助,但昂貴費用使低收入戶難以負擔。孟買戈萬迪地區推動TB篩檢,指出當地病例數多年來始終未見明顯下降。印度目前多數TB診斷仍依賴已有140年歷史的痰液顯微鏡檢查,精準度有限。相較之下,可直接檢測TB DNA的分子檢測準確率更高,卻只占四分之一案例。印度衛生部表示,自2015年以來,全國病例下降了17.7%,死亡率也由每10萬人28人降至22人,進展優於全球平均。不過,根據2023年國會報告指出,人力不足、疫情地圖建置緩慢與民眾就醫觀念薄弱,使疾病持續蔓延。新冠疫情更造成防疫倒退,篩檢作業一度停擺,藥物供應與醫護資源也遭轉移。面對挑戰,印度政府積極引進創新工具,如AI輔助X光機、行動檢測車與無人機運送樣本。其中,Qure.ai公司開發的AI胸腔X光系統,可快速掃描肺部影像,在放射科醫師稀缺的環境中加速病患初步篩檢。孟買戈萬迪地區推動TB篩檢,指出當地病例數多年來始終未見明顯下降。這些便攜式X光機重量不到3.5公斤,電池供電,便於深入偏遠地區。首都德里地區已部署逾30台,並計畫擴展至全國。相比傳統機台,其價格也更為實惠。然而,專家提醒,AI掃描僅具篩檢功能,無法確認是否為抗藥性結核,仍須進一步分子檢測確認後才能啟動治療。印度政府已將AI篩檢納入國家策略,完成近500萬次胸腔掃描,並計畫增購設備。「即使無法如期達標,只要防疫方向正確,就該視每項進展為勝利,繼續推動,」平托醫師說。但對謝赫這樣的病患而言,未來仍充滿不確定。他每月需自行前往政府醫院領取免費藥物,由兒子幫忙拿藥回家。他表示,儘管政府承諾提供TB病患現金補助,但他從未領過一分錢。「沒有人來幫助我們,」他說,「我沒錢,只能盡力活下去。」

次世代基因定序檢測納健保「申請率10%」 HOPE:癌友面臨3項為難與抉擇
「次世代基因定序檢測(NGS)」自2024年5月1日起納入健保給付,迄今已超過一年又三個月,健保署預估每年約2萬多名癌症病人受惠,挹注經費約3億元,接軌癌症精準醫療趨勢。據悉,目前申請件數超過2千件,約達預估數額的十分之一,CTWANT採訪到HOPE癌症希望基金會,發現許多癌友面臨3項為難與抉擇,可能是讓他們提出申請卻步的原因;對此政策HOPE予以肯定之外,同時也提出4點建議,希望讓每位癌友都能在適當時機受惠。CTWANT記者訪問到HOPE癌症希望基金會副執行長嚴必文,就NGS納健保上路一年多來,癌友使用情況給予一些分享,她表示,「NGS的確帶給癌友的新契機」,透過基因分析找到個人化治療方案,提高存活率與生活品,許多癌症病友也歡欣鼓舞期待這個新政策到來,為治療帶來更多的曙光。「感到遺憾的是,NGS給付上路首年申請量未達當初預期每年2萬名病友受惠的規模(可能因初期制度適應與宣導期所致),實際受惠者僅10分之一左右,但我們相信也希望,未來狀況會逐漸提升。」嚴必文說。嚴必文提到,然而,HOPE的確在一線的病友服務中,發現還是有許多病友對於「NGS健保定額給付政策」不是完全了解,因此當實際想申請時,卻發現因應檢測模組不同,扣掉健保給付費用,個人可能還要支付數萬到十萬元,對於部分經濟狀況較吃緊的病友而言,這筆額外費用就會形成沉重壓力,從而影響病友檢測意願。次世代基因定序檢測(NGS)納入健保給付涵蓋19種癌症,每人每癌別可終生給付一次。圖為基米實驗室人員檢測現場。(示意圖/方萬民攝)CTWANT記者進一步詢問,就「醫生有建議癌友使用NGS,卻未申請」的原因有哪些?嚴必文說,HOPE從病人角度觀察到三個現象,一為「給付額度與自付差額差距大,經濟壓力成為主要阻礙」。如前述所言,健保對NGS採定額給付,但大型或廣泛基因套組實際費用高,自付差額常達數萬至十萬元,對經濟負擔重的病友家屬造成極大壓力。「還有,面臨檢測等待時間與治療時機衝突,急需疾病快速決策」,嚴必文說,NGS檢測需約3-4週出報告。對於病情進展迅速的患者(尤其像急性血液病癌症)而言,等待期間可能錯失標靶治療的黃金時機。另外,醫師通常也可能傾向先做單基因快速檢測(3-4天)以確定常見突變,以儘快展開治療,若陰性再考慮更全面套組。嚴必文接著說,「終身一次給付政策」讓醫師與病友在申請時產生猶豫,影響申請率與治療策略彈性,政策上每人每癌別終身僅健保給付一次,因此醫師在早期階段建議檢測時,常與病友考慮保留給付機會,以備未來復發或抗藥性時用;結果是一些病友即使符合條件,也可能選擇不申請。對此,CTWANT進一步問HOPE,可否就此政策實施以來提出一些建議?嚴必文說,「HOPE肯定政府推動NGS健保給付的政策方向」,但也在此提出四點建議。嚴必文說,第一項建議「提高給付額度,減輕負擔」健保僅補助部分費用,大型套組自付差額可高達數萬元,許多病友因此放棄檢測;建議逐步提升給付額度,尤其照顧經濟弱勢,避免費用成為阻礙。其次,建議「放寬適用條件,增加彈性」嚴必文說,目前每人每癌別終身僅給付一次,導致醫師與病友在檢測時機上猶豫;建議針對復發或抗藥性病友,增設一次檢測機會;並隨醫療證據更新,擴大納入更多癌別,讓更多病友受惠。嚴必文並建議「強化藥物給付」,若找出突變卻無藥可用或用不起,NGS檢測將失去意義;應同步放寬標靶及免疫藥物的健保給付條件,延長療程,確保病友「找得到、用得起」。「持續簡化醫院申請流程,並擴大NGS可近性,讓每位癌友都能在適當時機受惠。」嚴必文就HOPE癌症希望基金會在服務一些癌友時的觀察,提出以上的建議。目前NGS的健保給付將涵蓋19種癌症,包括14種實體腫瘤和5種血液腫瘤,以NGS及單基因檢測提供民眾多元選擇。給付區分為BRCA、小套組、大套組等三種,依檢測基因數支付不同點數,最高支付定額3萬點,另依專家建議各癌別之檢測時機不同,每人每癌別可終生給付一次。

國衛院破解「南台灣登革熱之謎」 巷弄密集與人群移動助埃及斑蚊擴散
世界衛生組織(WHO)報告指出,登革熱目前已在超過100個國家流行,每年約有1億至4億人確診。專家表示,台灣都市中巷弄密集的環境為埃及斑蚊提供遮蔽與孳生空間,加上蚊子會隨人群交通工具移動,進一步助長病毒的傳播,而若過度依賴化學藥劑可能讓病媒蚊產生抗藥性,因此民眾宜從生活習慣做起,主動清除家中與社區的積水及潛在孳生源,同時在必要時配合衛生單位的檢測與防治措施,有助於降低疾病傳播風險。台灣超過98%本土登革熱疫情,發生於南部地區,包括台南市、高雄市與屏東縣,而埃及斑蚊(Aedes aegypti)較傳染性較低的白線斑蚊,為傳播登革熱主要的病媒蚊,政府自1999年將登革熱訂為法定傳染病並積極進行防治,透過提高民眾對清除病媒蚊孳生源的觀念,降低環境中病媒蚊密度。國衛院副院長陳為堅表示,近數10年來受全球暖化及氣候變遷影響,加上國內外旅遊風氣興盛,登革熱疫情於全球快速攀升,在國內也不再局限於過往的嘉義以南,除了善後,如何做好預防顯得相當重要。國衛院國家傳染病防治研究中心技術助研究員黃旌集表示,過去埃及斑蚊擴散距離研究主要採用標放再捕法(mark-release-recapture,MRR),藉由計算帶標記蚊子從原釋放點與再被捕捉點的距離,估算平均飛行距離(mean distance travelled,MDT)為36至240公尺,然而蚊子的存活與擴散能力會因不同國家的氣候、風向、土地使用與自然或人工障礙物等生態條件影響,造成研究結果有著高度差異。有鑑於此,黃旌集及台灣大學醫學院臨床醫學研究所教授王弘毅所領銜的研究團隊進行「解碼南台灣城市裡的埃及斑蚊」,採集台灣南部地區埃及斑蚊蚊卵並孵化為192隻成蚊,以國家蚊媒中心的「病媒蚊監控系統」取得埃及斑蚊精確的地理資訊的依據,再透過分析近親間的地理距離,進行簡化全基因組的單核苷酸多態性(Single Nucleotide Polymorphism,SNP)分析,估算南台灣蚊子有效擴散距離。國衛院國家傳染病防治研究中心技術助研究員黃旌集。(圖/林則澄攝)研究結果顯示,埃及斑蚊在台南與高雄兩城市間有一定程度的族群分化,然而城市內的地理距離、馬路鋪設與遺傳分化並無相關,也就是蚊子不管相隔多遠,基因差異不大,可能與台灣以行政區為登革熱防治主體有關,因不同行政區實施不同程度的病媒蚊防治措施,造成病媒蚊族群被人為篩選分化,但都市內高密度建築與狹窄道路與巷弄,可為蚊子提供遮蔽與孳生地點,同時降低地形對蚊子移動的阻力,加上蚊子會隨人群所搭乘的高鐵、火車移動,反而提高並促進蚊子擴散度與存活率。研究也證實,埃及斑蚊在都市具有有效擴散距離約154公尺,驗證過往研究估算埃及斑蚊的空間活動範圍,同時以科學證據支持我國登革熱防治以病例周圍戶外半徑200公尺的防治策略,說明病媒蚊的防治成效與行政區管理策略密不可分。此研究於今年2月發表於國際知名學術期刊《Molecular Ecology》的封面論文,幫助政府精準病媒蚊防治策略提供重要的實證基礎,透過了解病媒蚊的散布因子及擴散距離,對相關單位制定有效病媒蚊防治策略以及界定防治範圍有重要影響,未來可加強跨區協調與資源整合,提出因地制宜的防治策略,透過積極的孳生源清除與社區動員,補強防治成效。此外,黃旌集說,夏季為登革熱好發時期,過度依賴化學防治,像是噴灑除蟲菊類藥劑,可能導致病媒蚊產生抗藥性,甚至出現「超級蚊子」,過去有研究發現,抗藥性擴散的速度與範圍,也取決於病媒蚊族群間的基因交流(gene flow)程度。對此,陳為堅建議,民眾可從生活習慣做起,主動清除家中與社區的積水及潛在孳生源,若有疑似登革熱確診者,也應多配合地方衛生單位檢測及隔離,才能更快痊癒,也保護家人及街坊鄰里的健康。

「首位防疫醫師出身」羅一鈞升疾管署長!陳亮妤接健保署長 下周二上任
內閣改組後,衛福部部長由石崇良接任、常務次長由莊人祥升任,疾管署、健保署長暫由副署長代理。今日據傳,兩署署長將分別由現任副署長羅一鈞、陳亮妤升任,莊人祥下午證實此事,預計下周二進行交接、對外說明;羅一鈞也親自回應,上任後首要任務是對下次大疫做好準備,防疫及人才培養是重中之重。石崇良上任後4天,已如火如荼安排部內相關人事。衛福部次長莊人祥今日證實,今天石部長已在部務會議宣布,疾管署、健保署長將由現任副署長羅一鈞、陳亮妤升任,預計下周進行交接並對外說明。羅一鈞也回應,自己今天已收到行政院人事令,將於下周二上午9點在疾管署進行署長交接儀式後正式上任。感謝行政院長官和石部長的肯定,從防疫行政團隊現有成員拔擢我升任為署長。羅一鈞表示,疾管署的首要任務是對下一次的大疫做好準備、嚴陣以待,其中防疫和感控人才的儲備和培養是重中之重。SARS後的改革和資源投入,如傳染病防治醫療網、防疫醫師制度等,都讓我們的防疫體質脫胎換骨,也栽培了無數人才能讓我們順利迎戰新冠大疫,我本身也是受惠於新誕生的防疫醫師制度,才能在17年前(2008年7月),由一位台大感染科小醫師,通過面試進入政府擔任第四屆防疫醫師,並獲選送美國受訓、赴非洲疫調、親歷國內大小防疫戰役,經過17年後成為第一位自防疫醫師起步的疾管署署長。羅一鈞表示,新冠疫情後在薛瑞元部長、邱泰源部長、周志浩次長、莊人祥署長等長官的努力和行政院的支持下,疾管署已陸續推展「國家級防疫一體抗生素抗藥性管理行動計畫」、「國家防疫一體聯合行動方案」、「特殊病原科技照護示範中心」等新計畫,完成傳染病防治醫療網作業辦法修訂,國家防疫中心也開始動土興建,健保署也推動「抗微生物製劑管理及感染管制品質提升計畫」,共同在健康台灣的願景下為疫後改革奠下紮實基礎。羅一鈞說,自己和疾管署除了會兢兢業業持續落實疫後改革,也會秉持「人才為防疫根本」的信念,在防疫、感控和愛滋結核防治人才培育和留用投入更多資源,也要讓第一線協助防疫工作的伙伴(例如:地方和社區防疫人員、感染科/胸腔科和兒科醫師、醫院感染管制和個案管理團隊、疫苗合約院所同仁等)獲得更多的支持鼓勵,並且加強跨領域(例如法律、社會、行為、資訊學門)的對話交流,讓專家學者、民間團體能溝通反映對於防疫政策和防疫措施的不同意見,期待能夠重建民眾和各界對於防疫團隊的信心。 健保署長將由現任副署長陳亮妤接任。(圖/中國時報記者王家瑜攝)至於內定升任健保署長的陳亮妤,2023年擔任衛福部心健司長後,去年9月才剛調任為健保署副署長。是台灣少數臨床、公衛、行政皆具歷練的成癮行為專家,畢業於成大醫學系學士,赴美獲約翰霍普金斯大學公共衛生博士學位。背景也與綠營有相當淵源,父親是國策顧問、賴清德彰化縣競選總部主委陳永昌,母親是前彰化社會處長、信賴姐妹會會長黃淑娟。
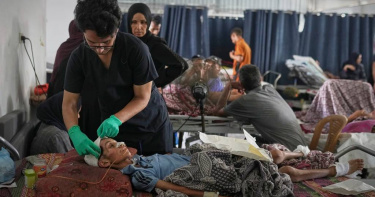
多重抗藥性細菌蔓延加薩 戰火中恐引爆公共衛生災難
由於22個月以來持續的戰火與以色列封鎖,加薩地區醫療資源嚴重匱乏,導致大量居民受傷、營養不良,加上致命感染風險激增,情況已逼近失控邊緣。最新研究指出,對多種抗生素具有抗藥性的細菌正快速蔓延,使得感染更難治癒、病程更長、傳播更快,也代表越來越多人將死於原本可治癒的病症。根據《衛報》報導,這份研究發表於知名醫學期刊《柳葉刀》,以加薩阿赫里醫院超過1,300份病患樣本為基礎,發現其中三分之二存在多重抗藥性細菌。該院是加薩少數仍能運作的微生物實驗室之一,研究涵蓋去年為期10個月。研究共同作者伊爾凡(Bilal Irfan)表示,結果「特別令人擔憂」,因為絕大多數實驗室已被摧毀,醫護人員傷亡慘重,光是現有的數據就已顯示疫情規模驚人。長期以來,加薩因封鎖與衝突導致抗藥性細菌比例偏高,但專家指出,目前的情況惡化程度前所未見。當地醫療系統近乎癱瘓,衛生設施遭嚴重破壞,垃圾與廢棄物無法處理,再加上230萬人口普遍面臨飢餓,進一步提高感染風險。《無國界醫生組織》流行病學顧問穆薩里(Krystel Moussally)表示,水源嚴重污染與疫苗接種率低,更加劇整體威脅。世界衛生組織駐巴勒斯坦代表皮珀克恩(Rik Peeperkorn)表示,以色列應開放更多醫療物資進入加薩,以應對「災難性」的健康危機。目前,加薩地區有超過一半的藥品庫存告罄,世衛組織雖試圖送入物資,卻受限於行政手續繁複及部分物資被拒絕入境。皮珀克恩指出,當前加薩僅約50%的醫院與38%的初級醫療中心仍有部分運作能力,北加薩的希法醫院與阿赫里醫院病床使用率甚至高達240%與300%。以色列國防部則回應,自戰爭爆發以來,已運送逾45,000公噸醫療設備進入加薩,並協助設立13所野戰醫院,承諾將依國際法與國際社會協調機制持續放行藥品與醫材,同時防止資源遭哈瑪斯挪作軍事用途。加薩衛生部指出,過去24小時內,以色列軍事行動造成至少89名巴勒斯坦人死亡,其中31人在尋求援助時喪生,另有513人受傷。自2023年10月7日衝突爆發以來,已有61,599人死亡、154,088人受傷。研究數據也顯示,四分之三的樣本來自於空襲或類似攻擊造成的傷口。研究論文作者警告,若以色列不停止對醫院、實驗室與海水淡化設施的攻擊,抗藥性細菌的危機只會繼續擴大。

二手菸險奪2命!武漢19週孕婦聞菸味「突發咳血」 醫護及時救治保母子平安
近日,中國武漢武漢一名33歲、懷孕19週的李女士,因聞到二手菸的氣味,竟誘發支氣管擴張舊疾,導致出現持續咳嗽及咳血症狀,到醫院檢查發現肺部組織竟呈現「蜂窩煤」狀。經武漢市婦幼保健院醫護團隊緊急救治,才終於轉危為安,並於2025年8月6日順利出院。據《極目新聞》報導,李女士患有支氣管擴張多年,懷孕前病情相對穩定,但某日在街上聞到二手菸氣味後,忽然感到強烈刺激,隨即開始咳嗽。當天症狀未緩解,還出現咳血,她嚇得立即前往武漢市婦幼保健院就診。檢查結果顯示,李女士肺部支氣管壁明顯增厚,組織嚴重擴張,痰液培養發現多重抗藥性的金黃色葡萄球菌及銅綠假單胞菌感染,診斷為支氣管擴張合併咳血及急性呼吸衰竭,需要立刻緊急住院。李女士告訴記者,支氣管擴張是她的老毛病,過去就曾2度次因此住院。為了備孕,她在2024年接種流感及肺炎疫苗,懷孕19週以來病情穩定。不料此次氣味刺激引發舊疾復發,症狀比起以往更加嚴重。住院初期,李女士血氧飽和度持續下降,心率加快,伴隨嚴重喘息,隨時可能發生窒息或呼吸衰竭加重,危及母胎安全。醫護團隊迅速展開救治,考慮到孕婦特殊狀況,採取高流量氧療、支氣管舒張及痰液廓清等治療;並在確保胎兒安全的前提下,指導李女士定時採用俯臥位通氣,改善呼吸功能。經過11天系統治療,李女士症狀顯著緩解,呼吸功能恢復穩定,順利康復出院。武漢市婦幼保健院成人綜合病區主任醫師郭俊解釋,健康的支氣管就像是富有彈性的水管,內壁光滑。但李女士因早年感染導致支氣管擴張,管壁失去彈性、布滿傷痕。懷孕後,子宮增大推高膈肌,導致肺容積下降,痰液難以排出;又因孕激素則使黏膜充血,管壁血管易破裂出血,加重病情。郭俊提醒,支氣管擴張患者應及時接種流感及肺炎疫苗,遠離二手菸、粉塵等刺激物。有相關病史的女性備孕前,則建議進行肺功能評估,懷孕期間在醫師指導下密切監測健康狀況。如出現咳嗽、咳血等症狀,應立即前往專業醫院就診。◎提醒您:吸菸有害健康、吸菸害人害己。

別把蟑螂沖馬桶!醫師揭背後驚人危害:會爬回家中
夏季是害蟲最活躍的季節,家中蟑螂的出現更是讓人不勝其擾。許多人發現牠們時,會選擇將其直接沖入馬桶,然而專家示警,這個看似快速又省事的做法,其實潛藏著意想不到的風險。根據日媒的報導,福岡縣宗像市林外科內科診所院長林弘明指出,蟑螂的屍體、糞便以及蛻皮,都是強烈的過敏原,必須盡快從居家環境中移除。但他強調,將活蟑螂沖進馬桶並不是好方法,因為蟑螂能夠關閉身體兩側的氣孔,在水中存活約四十分鐘,即使被沖走也可能在下水道中繼續活著,並有機會沿著排水管爬回家中。若是雌蟑螂,體內的卵鞘甚至可能在下水道中孵化,造成數量增加。除此之外,蟑螂的屍體不易溶於水,長期下來可能堵塞管道,增加污水處理設施的管理負擔。林弘明提醒,最安全可靠的方式,是先徹底殺死蟑螂,再將其密封後丟入垃圾桶。他建議使用速效殺蟲劑或冷凍噴霧,讓蟑螂失去行動能力,再以紙巾或紙杯收集,放入密封袋中作為可燃垃圾丟棄。同時清除食物殘渣與潮濕環境、封堵家中縫隙,並在必要時搭配含殺蟲劑的毒餌或專業的綜合蟲害管理方法,才能有效防止蟑螂滋生與抗藥性累積。在殺蟑方式中,他特別推薦高濃度酒精噴霧。酒精能溶解蟑螂外骨骼的防水蠟層,使其脫水,同時抑制神經系統,並以低表面張力阻塞氣孔,達到窒息效果。只要確保噴灑量足夠,讓酒精從牠的體表滴落,幾秒到數分鐘內即可使蟑螂失去行動力,之後便可安全密封處理。不過林弘明也提醒,酒精極易燃燒,使用時必須遠離明火並保持室內通風。他呼籲,與其將蟑螂沖進馬桶,不如採取正確處理方式,徹底切斷牠們的生存與繁殖途徑,才能真正擺脫這種頑強的害蟲。