支氣管擴張症
」
台灣人在美咳血「砸500萬治療找無原因」 回國僅花500元就解決
每個醫師的專長不同,而治療費用也因病情有所差異。有一名台灣人在美國加州讀書,突然咳出血緊急送醫,花了16萬美元以上(約500萬新台幣),豈料回台灣治療只花了500元,讓人哭笑不得。胸腔內科醫師蘇一峰在臉書分享案例,提到有台灣人到美國加州念書,突然咳血送醫急救,醫師認為是從台灣來的,鐵定是肺結核或傳染疾病,強迫送進隔離病房,但一系列肺結核檢查全都是陰性,甚至找了3位主治醫師,元本來想強迫病人使用抗結核病藥物,但病患堅持拒絕要求出院才作罷。據悉,病人在美國治療,10天的醫療帳單超過16萬美金,醫師診察費用還要另外計算,因此想要回台灣看醫生,沒想到看了2次門診就診斷出原因,是支氣管擴張症咳血,並非肺結核,而且只花了500元就解決,兩者價格天差地遠,笑虧:「病人本來咳血看到帳單快吐血」。病患在美國花了超過16萬美金治療,卻沒有找出問題。(圖/翻攝自蘇一峰臉書)蘇一峰指出,台灣醫師的服務性價比是美國的1萬倍,難怪台灣沒有醫師想走重症,並建議台灣人如果在美國生病,身體還可以的話,就回來台灣看病,性價比高非常多。貼文一出,引來網友討論,「在美國生病沒有人權」、「馬上買一張機票回來比較划算!」、「美國真的貴得很誇張,但台灣也便宜浪費得很誇張」、「說到專業跟經驗,真的比不上台灣,但蠻血淚的,感謝醫師」、「台灣美國真的兩個極端」。

嚴重咳嗽、伴隨呼吸困難,以為新冠後遺症 一查竟是「氣喘急性發作」
從事科技業的李小姐從小有氣喘病史,新冠確診後又出現嚴重咳嗽的情形,還伴有呼吸困難、喘鳴和胸悶的症狀,於是到醫院門診看診。藉由胸部X光、抽血和肺功能檢查,診斷為氣喘急性發作。經由一段時間的支氣管擴張劑治療,呼吸道的症狀漸趨穩定。出現呼吸系統疾病 應盡快就醫診治新竹臺大分院生醫醫院竹北院區胸腔內科胡耕寧醫師表示,胸腔內科是一個專注於呼吸系統相關疾病的醫學領域,這些疾病包括慢性咳嗽、支氣管擴張症、肺炎、肺結核、氣喘、慢性阻塞性肺病、肺癌及間質性肺病等。許多人可能會在生活中遇到呼吸系統相關的健康問題,例如經常感到呼吸急促、胸部疼痛、咳嗽、喉嚨痛等症狀,建議民眾不要焦慮,可至胸腔內科門診進行評估,並接受最妥適的治療。另外,預防勝於治療,若有家族病史、長期吸菸習慣或長久暴露在污染、有毒物質的環境中,也建議可至胸腔內科進行檢查,掌握己身的健康狀況。身體理學檢查加上必要測試 釐清正確病灶胡耕寧醫師說明,針對呼吸系統相關疾病的評估,通常醫師會詢問病人的病史和症狀,並進行身體理學檢查及肺功能測試、X光檢查、電腦斷層掃描、胸部超音波、支氣管鏡等必要的檢查。評估後會根據病情和症狀,決定最適合的治療方向,治療方法包括藥物治療、呼吸復健運動、正壓呼吸器等。胡耕寧醫師提醒,如果出現呼吸系統相關的症狀要及時就醫,接受專業的診斷和治療,確保及早發現疾病,以免錯過治療的最佳時機。
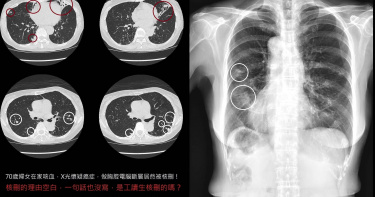
婦咳到吐血「電腦斷層竟被核刪」 醫見理由怒了:出事去告健保署
衛福部4日取消醫療院所掛號費上限,引發相關爭議。胸腔科醫師蘇一峰透露,1名70歲婦人因咳血就醫,X光檢查發現肺部出現好幾塊斑塊,於是安排電腦斷層進一步檢查,結果照出一大堆肺結節,初步判斷為支氣管擴張症,誰知電腦斷層竟被健保核刪,就連理由也沒寫,讓他忍不住痛批「健保就是搞得台灣醫療品質下降的元兇」。蘇一峰今(20日)在臉書粉專發文,「專家都告訴我們,咳血要擔心癌症肺癌!X光有問題一定要小心!安排電腦斷層進一步檢查!」他提到,1名70歲婦人因咳血就醫,照了X光發現肺部出現斑塊,「安排電腦斷層發現一大堆肺結節!!支氣管擴張症!」沒想到,電腦斷層檢查竟被健保核刪。醫師進一步指出,最誇張的是核刪理由竟然空白,上面連1個字也沒寫,甚至還是匿名核刪,讓他傻眼直呼「請問這真的是醫師審核嗎?看起來像工讀生隨便亂審」。蘇一峰直言,健保就是害台灣醫療品質下降的元兇,「今天這樣亂核刪,是不是告訴醫師以後病人咳血有肺結節也不要管他!?乾脆推出AI醫師來按照健保規定看診!民眾出事去告健保署!」貼文曝光後,不少網友留言「朽木為官,禽獸食祿,人民自求多福」、「健保沒錢就亂刪,叫醫生做功德?刪CT!不然博杯來診斷好了」、「現在健保要調整掛號費無上限!如果連電腦斷層檢查的費用都要刪,這是叫台灣人民生活越來越辛苦」、「真的是刪的莫名其妙啊!我們的健保都是繳假的」、「被刪是醫院要吸收成本,但最終收到影響的還是民眾」。

與肺結核症狀相似 「非典型」死亡率卻更高
3月24日是世界結核病日,肺結核曾是國病,難以根治,不過在衛生單位的努力下,發生率已經大幅降低。然而,「非典型結核」非結核分枝桿菌感染症的個案卻逐年上升。有鑑於此,臺中榮總特別成立「分枝桿菌中心」,主任黃偉彰提醒,兩種疾患病狀極為相似且難以區別,但非結核分枝桿菌感染5年死亡率高達35%,民眾太晚就醫恐無法治癒,若出現發燒、咳嗽、咳血、體重減輕等症狀,應及早就醫檢查。一名54歲女性出現咳血狀況求診,診斷為非結核分枝桿菌感染,接受抗生素治療但未改善。經轉診至臺中榮總,進一步進行分枝桿菌培養及分型、藥物敏感性鑑定,接受精準藥物治療,並配合進行外科手術,終於成功控制疾病回到工作崗位。「非典型結核」人數將近肺結核2倍結核病感染源為分枝桿菌屬,分為兩種:第一為結核菌群,就是所謂的「結核病」;第二為非結核分枝桿菌,又稱「非典型結核」。依據疾管署資料顯示,在台灣,結核病的發生率已經從2005年的每10萬人口73例逐年減至2022年的28例。然而非結核分枝桿菌感染個案卻逐年上升,2022年發生率達到每10萬人口50例。症狀相似 「非典型」死亡率卻更高 根據結核菌侵犯的位置,結核病可分為「肺內」結核和「肺外」結核。高風險族群包括支氣管擴張症患者、免疫功能低下者、愛滋病患、長期使用類固醇者、慢性阻塞性肺病患等。建議家中浴室、蓮蓬頭應加強清潔,杜絕細菌藏匿。黃偉彰指出,兩種疾患的共同症狀為發燒、咳嗽、呼吸喘、咳血、體重減輕,而且照X光或電腦斷層掃描也難以區分。唯一的不同處在於治療方式,尤其非結核分枝桿菌感染需使用至少3種抗生素,不僅容易出現副作用,若患者同時服用高血壓或糖尿病等慢性病藥物,也容易有藥物交互作用,加上使用的抗生素抗藥性高,因此可供選擇的藥物較少,導致治療難度與死亡率皆更高。無論是「結核病」或「非典型結核」,從診斷到治療都相當複雜,需要多專科的協助處理,才能達到全面的照顧。醫師呼籲民眾若無法確診哪一疾患,建議進一步就醫進行分枝桿菌鑑定、抗藥性藥物檢測,精準治療可提高治癒率。「非典型結核」如何精準治療?點這裡

氣喘列新冠重症危險因子 三軍總院簽「健康肺計畫」推創新科技助肺健康照護
全台灣確診COVID-19人數超過9百萬大關,加上進入呼吸道疾病好發季節,三軍總醫院與臺灣阿斯特捷利康(AstraZeneca)簽署「健康肺計畫」(Healthy Lung Program)合作備忘錄,針對氣喘、慢性阻塞性肺疾病(COPD)等呼吸道疾病,運用創新科技、優化衛教以及整合疾病照護,期許提升疾病診斷與照護品質。台灣大約有200萬氣喘患者,死亡率雖為全球最低,但疾病控制與住院率仍居後段班 ,造成醫療體系沉重的負擔。根據統計,台灣氣喘病人的平均住院花費為非氣喘病人的2.7倍 ,且每年氣喘患者光住院費用便高達4.7億新台幣 。有鑒於此,臺灣阿斯特捷利康於2017年創立「健康肺計畫」(Healthy Lung Program),旨在精進台灣氣喘管理與照護。此計畫已推動5年,獲得各大協會與政府單位的支持。三軍總醫院副院長張峰義與臺灣阿斯特捷利康總裁龍雲合共同簽訂合作備忘錄,雙方合作內容包括應用創新科技、優化衛教以及整合疾病照護,期盼精進呼吸道疾病的管理與照護,共同為台灣呼吸道疾病診治做出更多努力。氣喘的診斷與治療尤為重要張峰義表示,三總胸腔內科近年的治療走在台灣前端,無論是肺癌或呼吸道疾病,皆擁有重要的研究成果與治療品質。近期疾管署將氣喘列入新冠重症的危險因子,醫師可開立相關抗病毒藥物,顯示在疫情期間,氣喘的診斷、追蹤與治療更為重要。慢性呼吸道疾病不可小覷近期Omicron BA.5誘發喘和咳等類似氣喘與過敏現象,三總胸腔內科主任彭忠衎指出,呼吸道疾病不只有氣喘,還有慢性阻塞性肺疾病(COPD)、肺炎鏈球菌肺炎與支氣管擴張症等。近來,許多民眾確診新冠後最明顯的症狀就是喘,胸悶。加上氣喘為新冠重症危險因子,代表許多病患有照護的需求。除了治療藥物以外,疾病的診斷也很重要,其中,肺功能檢查是氣喘、肺阻塞患者的重要檢查,包括呼氣流速、肺活量、是否有呼吸道阻塞通氣不順的情況。然而,民眾跑醫院一趟不僅耗時也耗力,現在只要利用新型可攜式肺功能機搭配APP監測,不用舟車勞頓即可立即了解健康狀態。彭忠衎也呼籲患者與長者施打流感疫苗,以減少疾病發生,及早發現及早治療。創新科技檢測肺功能助復原台灣阿斯特捷利康在台灣呼吸道疾病領域深耕多年,此次合作目標為了解新冠肺炎病患癒後肺部復原狀況,並持續促進三軍總醫院與衛星診所之交流,落實分級醫療上下轉診的精神,可減少無謂的醫療資源浪費。總裁龍雲合表示,台灣各家醫院治療氣喘各有不同的狀況與需求,健康肺計畫這5年來與時俱進、因地制宜。此次與三總合作的最大特色為診治慢性阻塞性肺疾病(COPD),與新冠肺炎引發之肺功能異常,透過可攜式肺功能機有助提高診斷率、找出潛在病患,積極監測與治療以改善呼吸道疾病患者的生活品質。