胚胎冷凍
」 胚胎 試管嬰兒 懷孕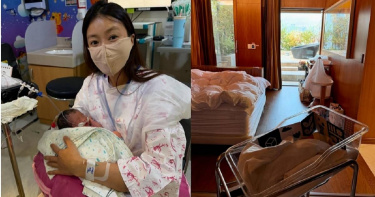
李施昤產下二女兒:老天的禮物 不顧前夫反對「植入胚胎」惹議
韓國43歲女星李施昤(原藝名:李詩英)今年3月與另一半離婚,結束8年婚姻,隨後卻驚喜證實自己透過試管成功懷孕,而胎兒是未經前夫同意植入胚胎,一度引發爭議。李施昤昨(5)日在社群報平安已順利產下女兒,還入住南韓最貴月子中心,再度掀起網友討論。李施昤今年7月突然宣布自己懷孕的消息,震驚許多人,因為她在3月才宣布離婚,結束8年婚姻,當時她也坦承,與前夫育有一個兒子,還在婚姻期間有透過試管嬰兒療程準備第二胎,但都沒有植入受精胚胎,就先離婚了;剛好碰上胚胎冷凍保存即將到期的時間點,必須做出決定,她在前夫反對下選擇植入胚胎,並承諾「我會一肩承擔這個選擇帶來的責任」。儘管李施昤的決定一度造成韓網熱議論,昨日她透過社群平台Instagram宣布順利生下女兒的消息,也感激地說,她相信這是老天賜給她的禮物,「我會讓妳幸福一輩子」;另外,李施昤也很感謝醫療團隊,而前夫也在得知她懷孕後,稱會對女兒的未來負責,將來共同承擔身為父母的責任。綜合韓媒報導,李施昤產後住進號稱南韓最貴的月子中心,位於首爾江南區驛三洞的「D產後護理院」。據官方網站資訊顯示,李施昤住的房型還是最高等級的「總統套房」,兩個星期的費用就高達5040萬韓元(約新台幣120萬元),平均每晚要價約360萬韓元(約新台幣8.5萬元);而加上新生兒專屬照顧服務,還要再付600萬韓元(約新台幣14萬元)左右。

冷凍「超過30年胚胎」誕下男嬰 創全球最長冷凍期活產紀錄
美國俄亥俄州一對夫婦日前迎來了一名健康男嬰,他的誕生不僅為這個家庭帶來喜悅,更創下全球紀錄,這名男嬰來自一顆冷凍長達超過30年的胚胎,成為目前儲存時間最長、最終成功活產的胚胎。根據外媒的報導,35歲的林賽(Lydia)與34歲的提姆皮爾斯(Timothy Peirce)在經歷多年不孕之苦後,決定透過「胚胎領養計畫」尋求機會。最終他們選擇接受來自1994年所冷凍的三枚胚胎中的兩枚進行植入,其中一枚成功著床,男嬰薩迪厄斯丹尼爾皮爾斯(Thaddeus Daniel Peirce)於近日順利誕生,胚胎冷凍天數高達11,148天,超過先前2022年誕生、冷凍30年的雙胞胎紀錄。這些胚胎的捐贈者是現年62歲的琳達阿切德(Linda Archerd),她在1994年進行體外受精療程時培育出四枚胚胎,其中一枚成功讓她懷上如今已30歲的女兒,其餘三枚則被長期冷凍保存。由於與前夫離婚,加上不願將胚胎棄置、匿名捐贈或用於研究,阿切德多年來持續支付昂貴的儲存費用。她最終透過「夜燈基督教收養」(Nightlight Christian Adoptions)旗下的「雪花計畫」(Snowflakes Embryo Adoption Program),將剩餘胚胎開放式捐贈給合適的家庭,並有權參與選擇收養家庭的過程。阿切德表示,她始終視這些胚胎為「尚未成長的小生命」,希望他們能像她的女兒一樣擁有生存的機會。她在匹配條件中指出,偏好將胚胎捐贈給居住於美國的白人基督徒家庭。執行此次胚胎移植的是田納西州諾克斯維爾的Rejoice Fertility診所,該診所以接受老舊與過期保存容器中的胚胎著稱,並主張不丟棄任何胚胎。診所醫師約翰大衛戈登(John David Gordon)指出,這次的成功案例再次突顯冷凍胚胎的潛力與保存技術的進步。然而他也警示,這類案例應促使社會重新思考,為何有如此多胚胎長年被儲存,又該如何負責任地處理這些處於法律與倫理灰色地帶的生命。目前美國估計有超過150萬枚冷凍胚胎處於儲存狀態,其中許多因父母遲遲未做決定而陷入「懸而未決」的命運。2024年美國阿拉巴馬州最高法院曾裁定冷凍胚胎與兒童擁有同等法律地位,引發法律與醫療界廣泛爭議。林賽皮爾斯表示,他們參與胚胎收養的動機並非為了創紀錄,而是「單純想要一個孩子」。她形容這段經歷如同「科幻電影」,對於能與這顆跨越三十年的生命連結,她感到無比幸運。而對於阿切德而言,這段捐贈旅程既感人也充滿情緒波動。她既欣慰胚胎找到了新家庭,也對未能親自孕育他們感到遺憾。如今她已收到皮爾斯夫婦多張寶寶照片,並期待未來能與他們見面,「那將是夢想成真。」

李施昤不顧前夫反對植入胚胎 強調負起責任「不讓孩子感到缺憾」
《Sweet Home》演員李施昤3月宣布離婚,結束8年婚姻,今日她透過IG公開懷孕消息,並且曝光二胎為試管嬰兒,且前夫並未同意植入胚胎,她強調會負起責任,不讓孩子感到任何缺憾。43歲的李施昤發文表示:「我現在正在懷孕中。」接著寫道:「我選擇主動公開這件事,是因為我認為與其等著外界產生誤解與揣測,不如我先說明清楚,這樣會比較好。」李施昤與韓國知名餐飲企業家代表趙承賢先上車後補票,2017年結婚時,她已懷有6個月身孕,隔年1月長子出生。李施昤今透露在婚姻期間透過試管嬰兒療程準備第二胎,但一直沒有植入受精胚胎,之後兩人便離婚了。此時,剛好碰上了胚胎冷凍保存即將到期的時間點,必須做出決定,她坦白道:「就在考慮要不要銷毀胚胎的時候,我自己做了植入的決定。雖然對方不同意,但我會一肩承擔這個選擇帶來的所有責任。」李施昤強調「未來也許會遇到許多困難,我也想過各種可能性。但即使如此,我仍相信這是更有價值的選擇」、「我相信這是我人生中一個很重要的決定。回頭看,其實我人生中最珍貴的,始終都是孩子」。最後,李施昤也表達了她的心情:「現在我只有滿滿的感謝,感謝這個來到我身邊的新生命。我過得比任何時候都更平靜、也更幸福。未來如果大家有任何指教或建議,我都會虛心接受。同時,我也會以一個母親的責任心,感謝這個再次來到我身邊的寶寶,努力過好接下來的每一天,即使一個人,也不讓孩子感到任何缺憾。」

39歲袁艾菲報喜「成功凍胚」!還不急著當媽...曝人生規劃
袁艾菲許久未公開露面,今(5日)她出席L'ERBOLARIO蕾莉歐活動,提到自己一年多前已經跟老公「老魚」完成胚胎冷凍,夫妻倆現在樂在當下,這兩年計畫好好出國旅行,再來完成生子計畫,「我希望2026懷、2027生,計畫這樣最完美!」39歲的她,不擔心到時當高齡產婦,因為身旁也有大齡自然生育的例子,給了她很大信心。 袁艾菲跟老公「老魚」結婚五年,她說婆婆都不會催生,倒是媽媽每次聊天講沒幾句就「那妳什麼時候要生」、「等著跟孫子見面」,被她戲稱是催生部隊第一名。她一年多前完成凍胚,成功凍了兩顆健康優秀胚胎,隨時都可植入,她也開始試探老公對生小孩的想法,「我洗完澡在廁所玻璃畫一個嬰兒的樣子,後來我先生進去,我就看他的反應,他說我畫得很像蜜蜂,他看起來不排斥,我就覺得還OK。」舅舅的離開,讓袁艾菲決定要更活在當下。(圖/侯世駿攝)對於生子計畫還不急,她想先跟老公玩遍整個歐洲,她提到,前兩年舅舅過世,讓她有感,要在對的時間完成想做的事,她打算五月先去一趟英國、法國,預計玩一個月,屆時也會跟在英國遊學的郭雪芙碰面,接下來還會規劃到北歐一趟。至於工作呢?袁艾菲俏皮笑說:「如果有好劇本當然很樂意,我還是會奮不顧身,只是時間要喬一下,時間是用擠出來的!」

39歲女拚「做人」卻先迎來乳癌 不必二選一!治療後生下健康女娃
乳癌長年佔據女性好發癌症之首,而依據最新衛生福利部108年癌症登記報告統計,44歲以下確診乳癌的年輕癌友約17.23%,佔比不低。而乳癌的治癒率高,因此對於年輕乳癌病友最困擾的,多為面臨正值有生育規劃安排時罹癌,往往要面對癌症治療與生育計畫的兩難。39歲許小姐在結婚前就跟職場女性一樣以工作為重,32歲結婚,婚後並沒有特別避孕,原本希望能透過自然受孕方式來擁有「愛的結晶」,努力了三、四年肚皮始終沒有動靜,為了一圓當媽媽的夢想,跟先生討論也開始做不孕症治療。沒想到在36歲時,愛的結晶還沒來,卻先迎來了乳癌。當確定是乳癌那一刻,她哭著問醫生:「我很想要生小孩,怎麼辦?接受治療後,我是不是再也無法懷孕生小孩了?」她回憶著醫生當時告知,化療可能影響卵子品質、讓卵巢受損,想生小孩要趕快預作準備:冷凍卵子、冷凍胚胎做生育保存計劃,夫妻倆抓緊時間在治療前冷凍了10個胚胎。考量自己年近40歲受孕不易,許小姐想盡快準備懷孕,因此趕在做完12次化療及標靶治療後,跟醫師商量是否有機會可以暫時停藥去準備懷孕。原本要吃5年的抗荷爾蒙藥,與醫師討論後先吃1年後先暫停去準備懷孕。而當醫生宣布「中獎」受孕成功的那天,在診間興奮歡呼,回家把囤貨很久的驗孕棒拿出來「狂驗好幾次,看到兩條線,真的會莫名感動!」現在,生下可愛的女兒,實現了當媽媽的願望,每週至少兩天,她會揹著寶寶一起爬山,「我要把自己鍛鍊得更強壯,好好陪寶寶一起長大。」年輕乳癌病友持續攀升,加上現代女性晚婚晚生比例高,高齡婦女求子不易,好不容易懷孕了,卻發現罹患乳癌,該怎麼辦?「為了治療,我是不是要把小孩拿掉?我可以先選擇把孩子生下來之後再接受治療嗎?延緩治療是否也會讓病情急速惡化呢?」馬偕紀念醫院乳房醫學中心主任張源清醫師表示:在醫學科技的進展下,懷孕期間的乳癌治療與生育不需要二選一,早期病友原則上建議先手術處理腫瘤,不需要考慮終止懷孕。國際間具影響力的文獻報告顯示,一旦進入第二孕期,也就是滿 12 週之後,乳癌目前標準的化療方式對胎兒其實是安全的,不需要特別終止懷孕。若能積極接受並配合應有的手術與化學治療,病患存活率和相同臨床病理特徵的乳癌患者相當;研究也指出,在第二孕期後有接受乳癌化療產下的孩子,除了出生時體重稍輕,但整體健康、生長範圍、心血管功能、認知功能等都沒有差異。在懷孕時罹癌的病友可以在生產後再進行抗荷爾蒙藥物治療、標靶、放射線、免疫療法等。懷孕中罹患乳癌的照護需要多專科共同參與,治療計畫需更細心周全的考量,腫瘤科醫師必須與婦產科醫師密切溝通,觀察癌症治療過程中孕婦的生理變化。每個病友與家屬的人生規劃,都有賴良好的醫病溝通,共同討論以做出最佳治療方案。在現代醫療的協助下癌症已經不再是絕症,隨著癌症治療及生殖醫學技術進步,利用進步的生殖細胞冷凍保存科技,可以幫助癌症患者達到生兒育女的需求。TFC臺北婦產科診所生殖中心院長胡玉銘醫師表示,生育保存已是現今癌症治療的一環,當醫師面對年輕癌症病患,尤其是介於15-49歲的育齡患者,需先了解患者生育經驗及未來生育規劃,若有計畫懷孕,擬定治療計畫就會考慮生育時程,同時轉介癌友接受生殖醫學團隊評估。癌症治療需要與癌細胞搶時間,為了不耽誤治療,台灣生殖醫學會建議在癌症治療開始之前,評估以下生育保存方案的可行性:男性癌友1.精子冷凍保存:過程約需2小時,包含抽血檢測、留存精液、冷凍等。2. 顯微睪丸取精手術:約需10-20分鐘,利用睪丸組織切片取得精子,並冷凍保存。適用於無法射精、無精症、無精液症等年輕男性癌症病人。女性癌友 3.卵子冷凍保存:只要確認未懷孕的狀態即可進行,透過「隨時啟動」(Random start)的取卵技術,可不須配合受限於月經週期快速取卵,快速爭取時間。過程約需2週,包含:抽血檢測(傳染性疾病、荷爾蒙相關)、 藥物誘導排卵、追蹤濾泡成熟度(透過陰道超音波)、取卵手術、冷凍等保存。 已婚癌友4.胚胎冷凍保存:因台灣人工生殖法,僅限適用於已婚患者,過程約需2周,精卵在體外受精成為胚胎,再冷凍儲存。癌症療程完成後,什麼時候可以準備懷孕呢?TFC臺北婦產科診所生殖中心胡玉銘院長表示,在癌症治療結束的五年後,必須先經由原癌症主治醫師同意,確認安全無虞後,即可轉介至不孕症生殖專科與醫師討論並評估生育計畫。若先前已有品質完好的冷凍生殖細胞,可在解凍後開始接續的試管嬰兒療程。若當初沒有進行生育保存,也不用灰心,我們依舊能從頭開始嘗試,一切都是有機會的。當醫療不斷進步,癌症治療存活率愈來愈高,生育保存成癌症治療新課題,治療不只是消滅癌細胞,治療目標也不只停留在『活下去』而已。當走過癌症這個人生逗點,也要能滿足癌友們回歸社會的各項需求,即使罹癌也能勇敢面對、積極治療、甚至規劃安排自己未來的人生,擁有自主選擇與自我賦能的機會。

首例圓精寶寶!北榮試管嬰兒技術大突破 無尾巴精蟲成功生子
生殖醫學技術重大突破!臺北榮總生殖醫學團隊經過4年努力,以豐富的經驗及獨家技術,從發育不全無尾巴精蟲(圓精細胞)中,成功培育8顆優質肧胎,協助一對不孕夫妻喜獲雙胞胎千金,繼創下國內第一例試管嬰兒記錄後,再率先誕下圓精寶寶,引領臺灣生殖醫學邁向嶄新里程碑!A先生(化名)結婚兩年,一直沒有孩子,經外院檢查為無精症,即使在泌尿科睪丸顯微手術,只能找到不成熟的「圓精細胞」。A先生甚至被告知,唯有透過捐贈精子,才有辦法懷孕。不死心A先生夫妻輾轉至臺北榮總生殖醫學中心求助。在婦女醫學部何積泓醫師與泌尿部黃志賢主任通力合作之下,A先生歷經手術取精3次、A太太取卵2次,終於成功懷孕。期間A先生不忍太太辛苦取卵本想放棄,在醫療團隊鼓勵下,鼓起勇氣,願意再次嘗試,最終成功求子,獲得一對可愛的雙胞胎千金。婦女醫學部何積泓醫師表示,臺北榮總在過去4年間共累積治療21對僅能找到圓精細胞的不孕夫妻。生殖醫學中心的胚胎師們,以豐富的經驗及獨家技術,竭盡全力幫助A先生夫妻成功生子。以圓精細胞進行顯微注射,最終成功培育出8顆優質胚胎,109年10月植入4個胚胎,二個胚胎順利著床,110年5月底順利生產,成功誕生一對圓精寶寶,目前還有4個胚胎冷凍保存,還可以再繼續生下一胎。爲什麼圓精細胞(round spermatid)在試管嬰兒治療中如此困難呢?泌尿部黃志賢主任表示,正常的精子,有負責接近卵子的「頂體」、攜帶半套染色體的「頭部」、以及提供動力的「尾部」。而圓精細胞其實是精子製造過程中的「半成品」,雖然細胞核內的染色體已經完成減數分裂,但是還沒有長出「尾巴」。儘管這些圓精細胞有機會能讓卵子受精,但受精後胚胎的懷孕成功率也是極低。圓精細胞其實是精子製造過程中的「半成品」,雖然細胞核內的染色體已經完成減數分裂,但是還沒有長出「尾巴」。(圖/北榮提供)根據2020年的一篇研究,整理過去25年全世界發表的文獻,發現圓精細胞的胚胎植入活產率僅有2.4% (105/4,426)。臺灣目前生殖醫療技術水準已經位於國際前段,臺北榮總使用睪丸顯微取精手術後的臨床懷孕率也高達35%,成功誕下第一對圓精寶寶,讓醫療團隊十分振奮。「精圓細胞」生子不是夢,何積泓醫師、黃志賢主任鼓勵不孕症夫妻不要放棄,與婦產科醫師、泌尿科醫師、胚胎實驗室組成的優質生殖團隊共同合作,終能達成生兒育女人生目標。

母女同命!皆靠試管療程求子 2大疾病恐釀「家族性不孕」
台灣引進試管嬰兒科技於4月滿37年,第二代試管寶寶今日(12日)首度在記者會現身!備孕6年無法懷孕的張媽媽,35年前找上試管嬰兒之父、現為TFC臺北婦產科診所生殖中心執行長曾啟瑞醫師求子,經治療後成功誕生一對雙胞胎。而女兒張小姐,過去月經週期就不正常,在備孕3年無果後,經媽媽提醒,才31歲的她就決定去找曾醫師,經檢查發現和媽媽一樣罹患「多囊性卵巢症候群」,曾啟瑞醫師透過藥物調整代謝,加上改善生活方式、均衡飲食,回復正常排卵後,一次試管療程後就順利懷孕!TFC臺北婦產科診所生殖中心副院長王瑞生醫師提醒,過去大家著重在個人體質如何造成不孕,但其實原發性女性不孕症,包括多囊性卵巢症候群(PCOS)和子宮內膜異位症(Endometriosis)都與遺傳基因有關。這些疾病會因家庭成員的生活型態類似,如高熱量飲食、缺乏運動等,成為罹患不孕症的危險因子。王醫師表示,建議30歲以上、親戚中若有難孕症狀的女性,未避孕半年後仍無法懷孕,需盡快到生殖中心檢查,才能把握黃金生育期!根據TFC臺北婦產科診所生殖中心最新統計,有25%的求診者都因多囊性卵巢症候群和子宮內膜異位症而導致不孕,王瑞生醫師表示,多囊性卵巢症候群好發於年輕女性,依據統計,生育年齡婦女有5-10%罹患此疾病。以台灣育齡婦女推算,全台約有28-56萬婦女受多囊性卵巢症候群纏身,常見有肥胖、多毛、青春痘和黑色棘皮等症狀。醫師進一步解釋,多囊性卵巢症候群是因卵巢異常分泌過多的雄性激素,影響卵巢功能,導致受孕困難。根據2021國際《Nature Reviews》期刊,罹患多囊性卵巢症候群的母親,女兒得到多囊性卵巢症候群的機率比正常人高出5倍!王瑞生醫師強調,由於多囊性卵巢症候群是一種代謝疾病,若未妥善治療、管控飲食及調整作息,未來罹患糖尿病等代謝疾病的風險會增加。「子宮內膜異位症也有明顯的遺傳傾向,媽媽或姊姊有子宮內膜異位症的女性,罹患率比一般人高出7倍!」王醫師說,全台近11-28萬女性有子宮內膜異位症,但實際人數應該更多。子宮內膜異位症是指內膜細胞生長在子宮腔以外的地方,造成卵巢、輸卵管和子宮的沾黏,常見有經痛、性交疼痛等症狀。王瑞生醫師提醒,相較於正常育齡夫婦的受孕率,未治療的子宮內膜異位症女性的受孕率約只有2-5%之間,相差1.5-10倍。王瑞生表示,子宮內膜異位症的治療為藥物和手術治療,若能早期發現,就能掌握治療的先機,因此建議媽媽或姊妹有嚴重經痛或曾經診斷罹患有子宮內膜異位症的女性,應主動到生殖中心檢查。TFC臺北婦產科診所生殖中心執行長曾啟瑞醫師,見證37年試管嬰兒技術和醫療的轉變。尤其去年政府擴大補助後,不但就診人數提升5成,截至目前為止已有超過一半的人領到補助,對於年輕夫妻的幫助很大。根據88年-108年國健署人工生殖執行報告書,10年來人工生殖的高峰年齡從32歲變成38歲,生育年齡拉長6歲;而累積懷孕率從37.2%提升到45.8%、累積活產率從27%提高到34.5%。曾啟瑞醫師表示,依據TFC統計,小於38歲累積懷孕率近7成、累積活產率更比平均高出近8%,單胞胎比例高達81%,和過去相比已經有非常大的提升,亦提供給更多求子夫妻新的希望。曾啟瑞醫師解釋,近年來提升懷孕率和活產率的重要原因是「冷凍胚胎」和「胚胎著床前染色體篩檢(PGT-A)」2個技術的發展。過去冷凍技術尚不完全,多半是將胚胎新鮮植入,但現在技術已經成熟,以TFC為例,解凍胚胎的存活率已經高達99%,冷凍胚胎植入的周期數已超過2000 個,佔全部的90%以上,植入成效良好!曾啟瑞醫師解釋,先將胚胎冷凍,可以等患者在身心靈狀態最佳的時候再進行植入,更能提升懷孕率!另一方面,「胚胎著床前染色體篩檢」對於高齡、容易重複性流產或曾經胚胎萎縮者,可以提前篩檢出染色體異常的胚胎,降低小產和流產的機率。但曾啟瑞醫師提醒,儘管技術的提升,讓高齡婦女懷孕不再不可能,但是35歲-37歲染色體異常的比例為45%、38歲到40歲提升為64%,40歲以上更是高達78%,對於求子的高齡婦女是一趟艱辛的旅程。考量生育風險及胎兒健康、父母養育年齡的準備度、合適性、情緒穩定性等因素,建議女性於25歲至35歲之間完成生育規劃。

人妻求子做試管竟「染上愛滋」連閨蜜也中鏢 醫院竟推託卸責
現代人晚婚、晚生,直到決定迎接新生命多時仍無法成功,才赫然發現「做人好難」眼看自然懷孕機率愈渺茫,只好求診不孕症專科,從簡單輔助受孕、人工授精做起,若遲遲等不到好消息,醫師一般都會建議做「試管嬰兒」,沒想到近日在中國大陸就發生一名人妻因婚後無子,所以決定做試管嬰兒,但人妻在診療的期間竟感染了HIV(愛滋病),沒想到一同陪伴的閨蜜也中鏢,這名人妻一狀告到法院,經法院判決,醫院應賠償各項損失共計30餘萬元人民幣(約新台幣135萬元)。據《瀟湘晨報》報導,遼寧瀋陽有一對王姓夫婦在2015年5月20日時於瀋陽九州醫院進行試管嬰兒,經各項檢查都正常後,院方於是對這名人妻進行胚胎移植,遺憾的是,7月20日,這名人妻出現流血跡象,在醫生建議下做了無痛人工流產,醫院事後也建議王女採用第三方免疫淋巴細胞進行免疫治療,包括人妻的朋友劉姓和徐姓女友人也先後協助治療。沒想到在隔年的3月,這名人妻準備再次進行試管嬰兒,但是王女卻被院方告知她的驗血結果證實感染HIV,不過丈夫並沒有感染,而其中一名協助王女免疫治療的劉姓女友人也證實感染HIV,這名人妻當場崩潰,一狀告到法院,向醫院求償。王女要求醫院賠償醫療費、胚胎冷凍保管費、誤工損失等各項共計120餘萬元人民幣。不過醫院方面也有話說,院方辯稱,王女和劉女進行免疫治療前檢查,因劉女的HIV感染處於「空窗期」,所以未見異常,雖有因果關係,但就本案而言,醫院不應該承擔所有常償損失和費用。法院最後審理認為,醫院在選擇劉女對王姓人妻進行免疫治療前,沒有對劉女進行相關傳染病史、高危性行為和身體狀況進行病史追查,因此醫院在醫療行為存在過失,因此需對王女有賠償責任,包括醫療費、護理費、交通費、營養費、住院伙食補助費等為治療和康復支出的合理費用,以及因誤工減少的收入,共計30多萬人民幣。

女嬰一出生就27歲!被液氮保存良好 僅小母親18個月
嬰兒出生時竟然就已經27歲了!英國有一位女嬰名叫莫莉(Molly Everette Gibson),在她被生下來前,她的胚胎早在1992年就已經被拿去冷凍保存,直到近期才被她的媽媽蒂娜(Tina)生下來,因此嚴格來說,媽媽只比她大了18個月,而莫莉也不是第一個生下來就20餘歲的小嬰兒,她還有一個一出生就24歲的姊姊,同樣也是冷凍胚胎,只不過她在2017年11月出生,出生時為24歲。根據英國《鏡報》報導,29歲的蒂娜和老公班傑明(Benjamin)已經結婚10年了,他們本來想收養一個孩子,但2017年時蒂娜的父母發現了一個非營利組織,這個組織的專家們專門幫助婦女使用捐贈的胚胎來懷孕生子。起初蒂娜非常抗拒這個主意,直到她參觀了英國胚胎捐贈中心的冷凍胚胎實驗室後,才下定決心使用冷凍胚胎,「我只是想要一個孩子,無論哪種方法都可以。」之後當蒂娜接受了胚胎移植的時候,她才知道這個胚胎其實已經24歲了。並把第一個孩子取名為艾瑪(Emma),在11月順利產下長女。 艾瑪出生後,蒂娜想再為她生個妹妹,因此她選擇了來自同一位捐贈者的胚胎,並再度於今年順利生下莫莉,成為全球順利活產的「最年長冷凍胚胎」。嚴格來說,兩姊妹出生時分別都已經24歲和27歲,年紀只比只比1991年4月出生的蒂娜小18個月。報導指出,該捐贈中心表示,在試管嬰兒的操作過程中,專家通常會替夫婦多製造幾個胚胎,包括移植子宮和冷凍儲存備用,當小孩出生後,父母就可以選擇將多餘的胚胎冷凍保存,而這些胚胎解凍後移植進新的子宮也能順利長成正常的嬰兒,目前他們已經收集了將近300個冷凍胚胎。而英國胚胎捐贈中心實驗室主任薩摩菲爾(Carol Sommerfelt)全程負責這2個胚胎的解凍操作,「看到多年前冷凍的胚胎最後變成2個可愛的小孩,很榮幸參與整個過程!」她也解釋,理論上來說,只要胚胎在攝氏零下396度的液氮裡保存良好,他們就可以無限期的保持功能,而莫莉的出生也剛好證明了這點。

台灣求子鳥3/冷凍胚胎成功率飆高 急速霧化技術是功臣
根據國健署剛公布台灣地區2018年人工生殖施行結果分析報告顯示,新鮮胚胎的植入週期懷孕率為38.6%,但是冷凍胚胎的植入週期懷孕率卻可以達到49.5%;兩者在活產率也有明顯差距,新鮮胚胎的活產率是27.8%,冷凍胚胎則是37.4%。中山醫院副院長暨生殖中心負責人李世明進一步解釋,以前在進行植入胚胎時,確實是認為新鮮胚胎比較好,但現在這個觀念已經改變。「新鮮胚胎在植入時,因為還處於使用藥物的期間,荷爾蒙比較不穩定,對於子宮內膜的狀況來講並不好,當然就會影響到對胚胎的接受度。」為降低對胚胎的傷害,必須將胚胎急速冷凍,放在攝氏零下196度的液態氮罐中保存。(圖/報系資料照)李世明強調,先把胚胎冷凍之後在等待植入的這段期間,不僅可以讓內分泌慢慢地恢復正常,也可以趁這個時候為子宮內膜進行健康檢查,如果狀況不好的可以使用藥物讓子宮內膜恢復狀況,就像替農地施肥一樣,只要土地有養分,自然就可以養育出好的果實。「新鮮胚胎植入」技術活產率較低,醫院工作人員必須透過顯微鏡,小心翼翼地將精子植入卵子內。(圖/報系資料照)「急速霧化冷凍技術的進步則是另一個重要的功臣。」李世明表示,在急速冷凍技術發明之前,胚胎與卵子只能慢速冷凍,這個過程會產生過多的冰晶,造成胚胎細胞的傷害,再加上必須拿進拿出,受損率可能高達一半;但現在透過急速冷凍加上胚胎縮時攝影監控培養箱的使用,可以把胚胎受損狀況降到一成以下。台北中山醫院副院長李世明說,2017年國外來台治療不孕症者,占了全台人工生殖療程的10分之1,其中許多人抱著順道觀光的心態來此。(圖/黃耀徵攝)台灣現在每年新生兒不到二十萬,求助不孕症的夫妻也越來越多,李世明建議,除了挑選合法的生殖機構外,政府單位每年也都會公布生殖中心的評鑑,可以作為參考依據;若擔心療程中會有突發狀況,也建議選擇有醫院體系支援的生殖中心,比較具備有處理緊急醫療的能力。

夫妻做試管嬰兒丈夫突意外身亡 女欲用胚胎遭醫拒絕
現代夫妻不少人有不孕的困擾,而向醫院求助做試管嬰兒或人工受孕,才能如願喜獲麟兒。大陸江蘇省1名女子小琴(化名)與丈夫到醫院做試管嬰兒培育4個胚胎,不料在過程中丈夫不幸意外身亡;小琴為了延續下一代到醫院繼續做胚胎移植手術,沒想到被醫院以手術雙方都必須簽字為由拒絕,讓她無奈向法院提告。據《舜報》報導,小琴與丈夫2人婚後幸福,但始終沒有孩子,她從朋友那得知江蘇省的無錫醫院有試管嬰兒手術,而朋友做了此手術成功有了孩子,因此夫妻倆到醫院看診,並在醫師建議下決定做手術。2016年8月夫妻簽署相關協議後,院方幫他們進行胚胎移植手術但並未成功,2人決定等小琴調養好身體在繼續到醫院治療。2017年5月小琴與丈夫再次到醫院做試管嬰兒,醫院在他們身上取得卵子及精子成功培育4個胚胎。夫妻向醫院要求採用低溫保存技術保存胚胎,並簽署了《胚胎冷凍、解凍及移植知情同意書》,2人申明在醫院接受體外受精。2019年7月小琴丈夫在事故意外中身亡,小琴為了延續丈夫血脈,她在家人的支持下,決定去醫院繼續完成胚胎移植手術卻遭院方拒絕,因此向法院提告。醫院為小琴夫妻成功培育4個胚胎。(圖/翻攝自微博)小琴透露當時醫院說缺少丈夫的簽字,「難道我要讓屍體回來簽字嗎?現在這種情況,並不是我們故意的。」她難過表示現在還有胚胎,這是丈夫留給她的紀念,只想擁有自己與丈夫的共同孩子。小琴受訪時透露,公婆曾有2個孩子先後夭折,丈夫就是他們的希望,而現在丈夫走了,醫院裡的胚胎變成了公婆最後的希望,因此盼望社會和法律可以給予他們支持。小琴夫妻與院方簽屬《胚胎冷凍、解凍及移植知情同意書》記載,胚胎首次費用僅含3個月的胚胎保存期限,而夫妻倆在保存期間2年以來未繳交過費用,視為放棄胚胎;而小琴現為單身婦女,根據《人類輔助生殖技術規範》保護後代原則,不能替單身婦女進行生殖手術。近日無錫法院進行了一審判決,醫院應該繼續履行原先協議為小琴進行胚胎移植手術。