藥價
」 藥品 藥價 川普 關稅 健保
「15%不是勝利,而是沉重代價」 國民黨:食安防線鬆動與勞工、農民權益長期隱憂
針對政府公布台美經貿協定相關內容,中國國民黨今(13)日表示,這次協定表面上談的是關稅,但實際上牽動的是攸關食安民生以及勞工權益的問題。國民黨將會在國會啟動嚴格的監督機制,嚴格把關相關法規與執行細節,確保國人餐桌安全與孩子校園飲食健康不被犧牲,堅決保障受台美貿易協定衝擊重創而失業的勞工權益。國民黨認為,這份協議並非政府所宣稱的「重大突破」,而是一項可能讓民眾在不知情下承擔風險的安排。這不僅是經貿問題,更關乎每個家庭的餐桌安全與生活品質。政府卻急於將其包裝為外交與經貿成果,對可能衍生的食安疑慮與長期衝擊說明不足。國民黨立法院黨團將啟動專案監督機制,嚴格把關相關法規與執行細節,確保國人餐桌安全與孩子校園飲食健康不被犧牲。國民黨並要求,應關注受台美貿易協定衝擊而可能失業的勞工權益,尤其是汽車及零組件業、農業與畜產、屠宰業、醫療保健業等相關產業。對受影響的勞工,應提供專款專用的轉職訓練津貼,以及培訓期間的生活費,確保其在職業轉型過程中不致陷入困境。此外,當台美貿易協定導致美國肉類(如豬肉、牛肉、雞肉)大量進口,造成國內農產品價格下跌或農民收益減少時,農民即可申請該基金的補助,作為緩衝與救助措施,保障國內農牧業的基本生計。國民黨強調,保障勞工與農民利益,必須與經貿開放同步推行,避免貿易協定造成產業、勞動與民生的二次傷害。此外,國民黨並提出十項重大疑慮,要求行政部門逐一說清楚、講明白。國民黨質疑,一、「醫療主權大讓步 食藥署審查權是否遭架空?」協定條文若明確載明我方接受美國主管機關對醫療器材與藥品的上市許可,且不得「額外要求」,等同限縮我國衛福部食藥署(TFDA)的獨立技術審查空間。國民黨質疑,未來高風險醫材與新藥是否仍須經過本土臨床數據評估?是否仍保有補充試驗與風險管理的裁量權?一旦發生不良反應,責任歸屬與藥害救濟機制如何處理?國民黨要求衛福部明確說明:是否涉及修訂相關審查辦法與技術指引?是否須送立法院審議?台灣醫療監管主權不能因貿易談判而被弱化。國民黨再指,二、「農產品「非關稅障礙」全撤?萊豬萊牛與查廠機制恐受衝擊」,協定若承諾提供美方「優惠市場准入」並處理所謂「非關稅障礙」,外界合理關切,是否涉及萊克多巴胺殘留標準、原產地標示規範及邊境查驗強度。國民黨質疑,若不得再對美方已列冊肉品工廠進行個別查廠,是否形同放寬把關?校園午餐是否仍可維持現行禁用政策?基層豬農與肉牛養殖戶將面臨何種價格衝擊?國民黨要求農業部與衛福部公開所有執行細節與科學依據,相關審查辦法是否修訂、是否送立法院審查,都必須向國人交代。三、「444億美元化石能源採購 淨零路徑是否倒退?」國民黨指出,協定附件揭露對美液化天然氣與原油長期採購承諾,金額龐大。此舉是否與2050淨零排放目標產生政策矛盾?是否排擠再生能源與低碳技術投資?在全球邁向減碳與碳邊境調整機制的趨勢下,政府若簽署多年高碳排能源採購承諾,是否將增加未來產業碳成本壓力?國民黨強調,立法院將嚴格審查環境影響與財務負擔,確保能源政策與減碳承諾不被經貿安排牽著走。國民黨表示,四、「健保核價制度恐受挑戰 全民藥費誰來埋單?」,協定強調法規透明與程序公平,但美方長期質疑台灣健保藥價制度。外界合理懷疑,是否涉及放寬原廠藥核價條件或限縮健保署調整藥價的權限。若因此導致健保支出上升、保費調漲,最終買單的是全體國人。國民黨要求政府明確承諾,現行藥價基準與調整機制不因協定而動搖。五、「化妝品與化學品標準調和 預防原則是否退讓?」,國民黨指出,美國對化妝品與工業化學品多採上市後管理模式,與台灣及歐盟強調預防原則的制度不同。若推動標準調和,是否意味我方須接受較寬鬆標準?若涉及禁限用成分鬆綁,相關科學依據為何?是否修訂現行法規?國民黨要求主管機關嚴守安全底線。六、「食品添加物與技術性貿易障礙條款 食安標準是否被迫調整?」,國民黨表示,協定若要求符合「國際標準」並承認美方合格評鑑程序,是否影響我國對人工色素、防腐劑及瘦肉精等物質的管理?國民黨強調,食安標準必須以國人健康為核心,而非為貿易便利而讓步。國民黨指出,七、「基改食品標示與校園禁令 知情權是否受限?」,若以「減少非關稅障礙」為由檢討基改食品標示制度,是否衝擊消費者知情權與校園午餐禁令?政府應公開承諾,現行基改食品強制標示與校園禁用規定不會退讓。八、「要求限期修法 立法自主權是否受干預?」國民黨表示,若協定明定我方須在一定期限內修改工會法相關條文,涉及立法權核心範圍。國民黨強調,任何修法都應由立法院依據國內產業與勞動現況審議,不容透過國際協定逕行指定內容與時程。九、「移工招聘費轉嫁雇主 產業成本是否劇增?」國民黨指出,若禁止向移工收取招聘費並改由雇主負擔,雖有其價值理念,但是否已評估對中小企業與漁業成本衝擊?政府是否有完整配套,避免成本轉嫁與產業震盪?國民黨質疑,十、「漁業勞檢標準受協定約束 行政權是否被外部化?」,若勞動檢查制度須符合協定條文規範,一旦遭認定未達標準,是否可能引發貿易制裁?國民黨強調,行政執法權與制度設計應由我國自主決定,不能在壓力下讓步。最後,國民黨表示,這份協定牽涉層面橫跨醫療、食安、能源、勞動與產業政策,已遠超單純關稅協商範疇。國民黨立法院黨團將持續透過質詢、專案報告、預算審查與公聽會等方式強化監督。國民黨強調,深化對外經貿往來固然重要,但國家主權、制度完整與人民健康安全更不容退讓。任何談判成果,都不能以犧牲台灣長期制度根基與食安防線為代價。

「廉價版瘦瘦針」沒了!美FDA揚言移送司法部 醫療公司緊急踩煞車
美國遠距醫療公司Hims & Hers近日宣布,將下架其推出不久的仿製版減重藥丸。該產品因價格低廉、成分與知名減重藥Wegovy(俗稱瘦瘦針)相同,引發藥界爭議,並接連遭到製藥大廠與監管機構的法律行動警告,最終促使公司緊急踩煞車。CNBC報導,Hims& Hers於週六透過社群媒體表示,自推出含有司美格魯肽(semaglutide)的複方減重藥丸後,已與產業多方利害關係人展開溝通,並在綜合考量後,決定停止提供該項治療服務。公司強調,未來仍將致力於為美國民眾提供安全、可負擔且個人化的醫療照護。據了解,該款藥丸原被視為製藥巨頭諾和諾德(Novo Nordisk)旗下明星減重藥Wegovy的平價替代品,主打相同活性成分司美格魯肽,首月價格最低僅49美元(約新台幣1500元),較原廠藥價格便宜約百美元,迅速引起市場關注。然而,諾和諾德隨即警告,Hims & Hers涉嫌「非法大規模複方製造」,並表示將採取法律與監管行動。隔日,美國食品藥物管理局(FDA)也加入行列,宣布計畫對該藥物採取法律措施,包括限制相關原料的取得,並將案件移送司法部,讓爭議進一步升高。面對多方壓力,Hims & Hers回應指出,公司一向遵循法律規範,並以消費者安全與利益為首要考量。

好市多4大新制今年上路 美食區「非會員禁止進入」
美式賣場好市多(Costco)今年將陸續推出4項影響消費體驗的新制度。外媒分析指出,這波調整橫跨美食區規範、結帳流程、加油站布局及醫療福利等層面,預料將影響全球超過8100萬名付費會員的日常消費方式。綜合外媒報導,好市多招牌的1.5美元熱狗套餐,價格凍漲已超過40年,公司甚至曾更換供應商以壓低成本,只為維持這項被視為會員專屬象徵的福利。為避免非會員鑽漏洞,今年起美食區將全面強化會員查驗機制。新制上路後,美食區將強制實施「數位會員卡掃描」,不論消費者使用現金或電子支付,在點餐前皆須先完成會員卡掃描程序,意味著非會員將無法再進入美食區消費,確保相關優惠回饋僅提供給付費會員。在結帳流程方面,好市多也將擴大導入「預掃描」技術。執行長Ron Vachris表示,員工可在顧客排隊等候時,先行以裝置掃描購物車內商品,並配合入場即掃描會員卡的制度,預估可縮短約20%的結帳時間,改善尖峰時段的排隊狀況。這部分台灣已開始實施。此外,好市多長期以低毛利油價吸引會員至附設加油站加油,進而帶動進場消費。今年公司將首度打破慣例,在美國加州米申維耶霍開設首座「獨立式加油站」,該站點不附屬於任何賣場,屬於好市多首次嘗試此類型經營模式。雖然未來是否擴大設點仍待觀察,但目前確定僅對付費會員開放。在醫療福利方面,好市多也將推動處方藥價格透明化。藥品福利管理公司Navitus於2025年8月5日發布消息指出,雙方已建立合作關係,將採用「成本加成」定價模式,讓會員能清楚看到藥品實際採購成本,以及額外的固定利潤與藥局服務費。外界認為,這類高度透明的定價方式在現行藥局體系中相當罕見,也進一步凸顯會員制度的價值。

若不配合美國併吞格陵蘭 川普揚言將加徵關稅
美國總統川普(Donald Trump)於美東時間16日表示,若某些國家不配合格陵蘭(Greenland)的相關安排,他可能對這些國家加徵關稅。川普在白宮1場與醫療保健相關的活動中解釋:「我們為了國家安全需要格陵蘭。所以我可能會這麼做。」據《CNBC》報導,這番談話顯示,近幾個月來川普推動美國取得格陵蘭的立場愈發強硬,如今正轉向他最常用來對外國施壓的工具之一,也就是關稅。白宮尚未立即回應《CNBC》對川普相關言論所提出的進一步說明請求。川普政府此前曾表示,正評估多種選項,包括動用美國軍事力量,以接管這塊丹麥(Denmark)的自治領土。他主張,美國必須擁有格陵蘭,即便美國目前已在當地設有1處軍事基地。他認為,來自中國與俄羅斯的國家安全威脅,使得格陵蘭的重要性大增。白宮也曾表示,美國正在考慮提出收購這座世界最大島嶼的方案。然而,格陵蘭自治政府與丹麥當局也一再強調,該領土並非出售標的,也無意被併入美國。川普暗示可能透過關稅手段來達成格陵蘭相關目標,是在他描述另1項類似策略之後所提出;該策略旨在迫使外國提高藥品價格。他一直試圖降低美國國內藥品價格,主張透過強制規定,要求美國藥價與海外較低價格看齊。在16日的白宮活動上,川普表示,他曾威脅多國領導人,要求他們在「最惠國待遇」(most favored nations)框架下提高藥品價格,否則將面臨對其所有出口至美國產品課徵高額關稅的後果,「我在格陵蘭的問題上也可能這麼做。如果他們不配合格陵蘭,我可能會對一些國家課徵關稅,因為我們為了國家安全需要格陵蘭。」報導補充,格陵蘭與丹麥的1個外交代表團,在15日於華盛頓(Washington)會晤美國副總統范斯(JD Vance)與國務卿盧比歐(Marco Rubio)後表示,他們與川普之間存在「根本性的分歧」。自川普重新執政以來,他大幅擴張政府使用關稅的範圍,將整體平均關稅稅率提高至估計約17%。他所實施的多項最廣泛關稅措施,係依據《國際緊急經濟權力法》(IEEPA)所授權。政府援引該法律的做法已多次遭到法律挑戰,且已有多個聯邦法院裁定這些行動違法。相關爭議目前上升至美國聯邦最高法院(Supreme Court),該院可能很快就川普依據IEEPA課徵關稅的合法性作出裁決。川普聲稱,若最高法院裁定對他不利,他的整體施政議程將被瓦解,「我希望我們能在最高法院的案子中勝訴,因為如果輸了,那對我們的國家來說將是1件非常可惜的事。」

9家藥廠與川普簽署協議!降低藥品價格換「關稅寬限期3年」
多家美國與歐洲最大的製藥公司於美東時間19日與美國總統川普(Donald Trump)達成協議,自願以更低價格販售藥品,配合其政府推動將美國藥價與海外較低價格掛鉤的政策方向。參與這項協議的藥廠包括默克(Merck)、必治妥施貴寶(Bristol Myers Squibb)、安進(Amgen)、吉利德科學(Gilead)、葛蘭素史克(GSK)、賽諾菲(Sanofi)、羅氏(Roche)旗下的基因泰克(Genentech)、百靈佳殷格翰(Boehringer Ingelheim)以及諾華(Novartis)。作為交換條件,這9家公司獲得為期3年的寬限期,其產品在此期間不會受到川普計畫中的「藥品專屬關稅」影響,前提是藥廠必須進一步投資於美國本土製造。19日公布的承諾中,最引人注目的是必治妥施貴寶同意,將其暢銷抗凝血藥物、也是美國處方量最高的產品之一艾必克凝(Eliquis)免費提供給「聯邦醫療補助計畫」(Medicaid)。川普曾在7月致函包括上述公司在內的17家大型製藥商,要求它們配合其「最惠國待遇」(most favored nation)政策降低藥價。川普在5月簽署行政命令,重新啟動該政策,主張提高美國以外市場的藥價,並稱此舉是為了「終結全球搭便車行為」(end global freeloading)。川普在19日的活動上表示,截至目前,17家最大製藥公司中已有14家同意大幅降低藥價,讓美國人民與病患受惠。他強調,這是「美國醫療史上,病患負擔能力方面最重大的勝利」,而且「每1位美國人都將因此受益。」在尚未簽署藥價協議的主要藥廠中,包括嬌生(Johnson & Johnson)、艾伯維(AbbVie)與再生元(Regeneron)。不過川普指出,嬌生「下週就會到場」。至於這些藥價協議實際將如何運作,目前尚未立即公布完整條款,因此其影響範圍仍不明朗。這9家藥廠同意採取多項措施來降低美國藥價,包括以「最惠國待遇」的最低價格,向聯邦醫療補助計畫病患販售既有療法,並對新藥價格作出保證。川普表示,這些藥廠也同意,將旗下最受歡迎的藥品上架至即將推出的消費者直售網站「川普藥品平台」(TrumpRx),該平台預計於1月上線。部分公司同時推出新的,或擴大既有的消費者直售方案。舉例來說,吉利德表示,將推出1項計畫,使病患能以折扣價格取得其C型肝炎治療與治癒藥物宜譜莎(Epclusa)。賽諾菲則表示,將在TrumpRx及其他消費者直售平台上,針對治療感染、心血管疾病與糖尿病的部分藥物,提供接近7折的折扣。默克指出,將透過直達病患的計畫,向自費患者提供3款糖尿病藥物約7折的價格優惠,包括佳糖維(Januvia)、捷糖穩(Janumet)與捷糖穩XR(Janumet XR)。該公司也表示,若其實驗性每日口服降膽固醇藥物未來在美國獲准上市,該計畫也將適用於該藥品。默克執行長戴維斯(Robert Davis)在記者會上表示,他理解川普推動藥品可負擔性與美國民眾用藥可近性的目標,同時也包括提高美國以外市場的藥價,並強調默克「百分之百支持」相關行動。另一方面,安進將擴大其既有的直達病患計畫,納入預防性偏頭痛藥物安莫疼(Aimovig)以及自體免疫疾病治療藥物「Amjevita」,分別提供6折與2折的每月折扣價格。今年稍早,川普已宣布與禮來(Eli Lilly)、諾和諾德(Novo Nordisk)、輝瑞(Pfizer)、阿斯特捷利康(AstraZeneca)以及默克雪蘭諾(EMD Serono)達成協議,這些公司同意以折扣價直接向病患販售部分藥品,換取免除未來藥品關稅以及其他好處,例如新藥審查加速。根據蘭德公司(Rand Corp.)2024年的1項研究,美國處方藥價格平均幾乎是海外市場的3倍,其中品牌藥物價格甚至超過4倍。對此,代表多家大型製藥公司的產業協會美國藥品研究與製造商協會(PhRMA)表示,川普的「最惠國待遇」定價並非降低美國藥價的最佳方式,並將美國與海外藥價差距歸咎於藥物福利管理者(pharmacy benefit managers,PBMs)。對多數藥廠而言,美國都是最重要的單一市場,無論其總部設於何處。即使以歐洲為基地,歐洲大型製藥公司也高度依賴美國市場,歐洲前10大藥廠中,有一半以上的公司,其大部分營收來自美國。

不生也要課稅?中國擬徵13%避孕稅 避孕用品漲價掀網友怒火
中國政府即將實施新政策,自2026年1月1日起,避孕藥品與保險套等相關用品將不再享有免徵增值稅的優惠,改為課徵13%的增值稅。這是中國30多年來首度對避孕用品課稅,被視為配合鼓勵生育政策的一環,但此舉已引發女性反彈與學者警告,恐對公共衛生構成隱憂。根據《美聯社》報導,新稅制雖未獲中國官媒大篇幅報導,卻在中國社群平台上引發熱議。不少網友質疑:「生小孩的開銷遠遠高於避孕用品,加稅根本無助提升生育率。」也有留言諷刺:「傻瓜才不知道,戴套比養小孩便宜多了。」專家指出,避孕用品價格上升,可能造成非計畫懷孕與性傳染病增加,特別是對經濟弱勢群體影響更為顯著。美國維吉尼亞大學人口統計研究中心主任蔡倩(Qian Cai,音譯)表示:「13%的稅率對提升生育意願影響非常有限,真正左右人們決策的是育兒成本,而非避孕花費。」中國政府自1980年代起實施「一胎化政策」,2015年放寬為二胎政策,2021年進一步開放三胎。然而,在人口紅利消退、新生兒數量持續下滑的背景下,政府轉而祭出各項鼓勵生育的政策,包括對避孕用品課稅等措施。根據中國國家統計局資料,2019年中國新生兒人數為1470萬人,至2024年已降至950萬人,跌幅近三分之一。部分女性對政策表達強烈不滿。已有一名5歲孩子、無意再生育的胡玲玲(Hu Lingling,音譯)直言:「這項政策非常無情,我甚至打算帶頭禁慾作為抗議。」她批評:「與過去強迫墮胎的時期相比,這種反向推動生育的作法更顯荒謬。」江西萍鄉市32歲教師鄒萱(Zou Xuan,音譯)則認為,政府正透過經濟手段限制女性性自主與生育選擇,「這根本是管控女性身體與性慾的方式。」蔡倩也進一步提醒,若保險套與避孕藥價格因稅負提高,低收入族群將更難取得避孕資源,將可能推升意外懷孕、性病感染、甚至墮胎數量與整體醫療支出。面對日益嚴峻的人口壓力,中國官方如何平衡生育政策與個人權利,以及公共衛生風險,將成為未來施政的重大考驗。中國新政策推動生育卻對避孕用品加稅,引發民眾對性自主與公共衛生的擔憂。(圖/翻攝自X,@CTVNews)

12月多項新制上路 TPASS升級回饋30%、iPASS MONEY要另下載APP
2024年12月起,多項政策與制度陸續上路,涵蓋交通、健保、數位支付與長者福利等領域。其中,交通部升級推出TPASS 2.0+方案,國道客運最高享30%回饋;健保新增單劑要價達1億元的罕病用藥;iPASS MONEY平台服務轉移至專屬App;臺北市敬老卡則擴大應用範圍,年底前可用於泡溫泉。【TPASS 2.0+優惠擴大】交通部自今年1月推動TPASS 2.0公共運輸常客優惠方案,每月搭乘公共運具滿11次可享最多30%回饋。12月1日起升級為TPASS 2.0+,凡搭乘國內91條中長途國道客運路線,每月搭2次可獲15%回饋、4次以上可享30%回饋,其他運具則維持原有條件。【臺鐵調整車型並加開班次】臺鐵公司宣布,自114年12月23日起調整部分列車車型與班次。彰化-花蓮間的278次與285次列車將改為EMU3000型自強號,樹林-花蓮間224次與235次則調整為普悠瑪。另新增臺中-潮州間EMU3000型自強號191與196次列車,以及彰化-竹南間下午區間車2班,提供更彈性運能。【健保納入高價罕病用藥】健保署公告,自12月起新增3項健保藥品給付,涵蓋轉移性胰臟癌、停經後轉移性乳癌及芳香族L-胺基酸脫羧酶缺乏症(AADC)藥物。其中AADC為罕病新藥,單劑藥價高達1億元,預估首年約有13人使用,整體藥費高達13億元。【iPASS MONEY服務調整】一卡通公司公告,自2025年12月3日起,LINE Pay錢包中的iPASS MONEY僅保留查詢餘額、提領、好友轉帳與帳戶紀錄查詢等功能。若欲使用儲值、轉帳、消費等完整功能,民眾需另行下載iPASS MONEY專屬App操作。【北市敬老卡點數可泡湯】臺北市政府擴大敬老卡使用範圍,年底前卡友可使用點數於特約業者折抵泡湯費用,目前已有約20家業者參與。至於是否可擴及至KTV使用,因涉及產業管理層面,社會局仍在研議可行性。

猛健樂爆紅!禮來登藥廠之巔 市值突破1兆美元創紀錄
根據《路透社》報導,美國藥廠禮來(Eli Lilly)因旗下減重藥品銷售表現強勁,市值於11月21日突破1兆美元大關,成為全球第一家市值達到兆美元等級的藥廠,正式躋身以科技巨擘為主的市值「兆元俱樂部」。禮來股價自今年以來上漲超過35%,推升主因在於旗下減重藥物市場需求大幅成長。其治療第二型糖尿病與肥胖的藥物tirzepatide,分別以「Mounjaro」與「Zepbound」品牌上市,不僅超越默克(Merck)暢銷藥物「Keytruda」,更成為全球最暢銷藥品之一。原本在減重藥市場占先機的丹麥藥廠諾和諾德(Novo Nordisk),因2021年推出「Wegovy」時遭遇供應瓶頸,使得禮來趁勢搶占市場。此外,禮來產品的臨床效果佳、產能擴張快速與配銷策略積極,也是其市佔率迅速攀升的重要因素。截至21日,禮來股價小漲約1%至1051美元,市值一度突破1兆美元關卡,成為製藥業前所未見的里程碑。根據LSEG數據顯示,目前禮來本益比接近50倍,反映市場對其減重藥物成長動能的高度信心。根據財報,禮來第三季糖尿病與減重藥產品線合計營收達100.9億美元,占總營收17.6億美元的一半以上,反映該產品線已成為營收主力。BMO資本市場分析師Evan Seigerman指出,投資人對禮來長期維持代謝疾病領導地位的信心,已超越對諾和諾德的期待。禮來也在10月上調全年營收預測,將預估中值再拉高20億美元,進一步展現成長趨勢。根據華爾街預測,減重藥物市場規模至2030年可達1,500億美元,而禮來與諾和諾德兩大藥廠預計將掌控大部分全球市場份額。未來展望方面,禮來下一步重點產品將是口服減重藥「orforglipron」,預期最快明年初獲准上市。花旗分析師在最新報告中指出,新一代GLP-1藥物銷售表現已證明市場潛力,orforglipron有望接棒注射型藥品成為下一波成長引擎。此外,禮來近期亦受惠於美國政府政策與產能投資支持,雖然短期內藥價可能承壓,但擴大可及性後將帶動潛在使用者人數增加達4,000萬人,市場看好其成為新一輪主流投資標的。德意志銀行生技產業研究主管James Shin表示,禮來的表現已逐步接近「華爾街七雄」(Magnificent Seven)等科技股地位,甚至可能成為AI投資疲軟時的替代選擇。但市場仍將觀察未來藥價調整、產能擴張與產品線多元化是否足以維持其高成長動能。
成本壓力衝擊!拜耳三藥停進口台灣 醫界憂短期換藥潮
德國藥廠拜耳(Bayer)宣布暫停輸入多款在台上市逾百年的經典藥物,引發民眾憂心。最初消息由藥師林士峰在臉書揭露,指「拜耳阿斯匹靈腸溶膜衣錠100毫克」以及糖尿病用藥「醣祿錠50毫克、100毫克」將全面停止進口,主因海外生產與運輸成本飆升、已不敷營運;因國內庫存有限,拜耳同步啟動數量管制。對此,健保署強調國內已納入多項同成分學名藥,民眾不致因此斷藥。根據《TVBS新聞網》報導,健保署表示,為確保供應穩定,已陸續修正「全民健康保險藥物給付項目及支付標準」與「藥品價格調整作業辦法」,擴大多元核價制度,並在113年調升超過200項藥品支付價格。以阿斯匹靈為例,國內市占率約3.5%,學名藥共有33項,醫學中心僅4家仍採用原廠藥。至於「醣祿錠」(Glucobay)50毫克與100毫克市場占比分別為10.8%與15.7%,相應學名藥則有23項與5項。健保署並指出,行政院已在「因應國際情勢強化經濟社會及民生國安韌性特別條例」中編列200億元挹注健保基金,用於強化藥品供應韌性與吸收成本衝擊,臨床用藥不會中斷。根據《三立新聞網》報導,截至2025年9月底,已有47項藥品向主管機關申請退出台灣市場,未來數量恐續增。拜耳證實此次三款藥品停進肇因「成本壓力」,並非健保砍價。衛福部中央健康保險署醫審及藥材組組長黃育文也表示,健保藥價維持穩定,外界流傳「給付過低導致退市」並不符合事實。業界人士提醒,阿斯匹靈與醣祿錠屬長期穩定用藥,若短期內原廠停進,部分醫院與診所恐需加速轉換學名藥品牌與庫存配置,民眾就醫時應依醫囑調整,不宜自行停藥或亂換藥。報導中提到,阿斯匹靈問世逾120年,被視為經典「救命藥」,具有止痛、退燒、抗發炎與預防血栓等作用。臨床上常見於解熱鎮痛、心肌梗塞與短暫性腦缺血發作之預防,也有研究指出具防癌潛力;其藥理機轉主要是抑制前列腺素生成,以達止痛與抗發炎,並抑制血小板凝集。拜耳此次暫停輸入的另一款藥「醣祿錠」則為糖尿病治療用藥;公司於10月初通告稱,全球製造與物流成本增加,導致部分藥品供應受影響,台灣市場難以倖免。除了拜耳系列藥外,市場也傳出化痰藥「氣舒痰」(Bisolvon)因售價偏低、成本不符將退出台灣的消息。藥界人士坦言,近年在低藥價與高成本的夾擊下,部分跨國藥廠逐步調整在台布局。台灣藥師公會體系呼籲政府建立更具彈性的藥價調整機制,以維持合理利基,避免影響長期用藥可近性與供應穩定。
放棄台灣市場!拜耳停供阿斯匹林等藥 藥師批:健保藥價爛到外商講實話
截至今年9月底,全台已有47項藥品陸續退出市場。衛福部表示,其中46項藥品皆有可供替代的藥品,僅有1項藥品因原廠停產,將採專案進口方式處理。近日,藥師林士峰揭露台灣拜耳公司於10月3日發出的通知函,內容指出「拜耳阿斯匹林腸溶膜衣錠」、糖尿病用藥「醣淨錠」與「醣祿錠」將停止進口。對此,林士峰直言,台灣健保藥價制度早已病入膏肓,導致外商藥廠隨時準備退出市場,已無顧忌。腸胃科醫師張振榕也在13日發文指出,當醫師將病患慣用藥品更換為替代品時,常面臨病患無法理解或接受的情形,加上藥品供應不穩、健保藥價制度僵化,使得基層醫師在病患與政策之間左右為難。他感嘆,藥品接連退場與急診壅塞現象,已讓醫療體系的崩壞愈加明顯且切身可感。根據拜耳函文說明,停止進口的主因是近年國外製造成本持續攀升,已無法支應相關產品的生產與供應,加上目前國內庫存有限,未來將進行供貨控管,並表達對市場長期支持的感謝。林士峰不諱言指出,過去外商對台政策多以審慎表述為主,如今直接坦承成本壓力與市場放棄意向,顯見醫療環境已惡化至無法遮掩的程度。他批評,健保藥價長期過低,外商退出市場只是遲早的事,根本無需再顧慮是否「得罪政府」。事件曝光後,也引發民間強烈反彈,有網友留言批評「外商跑了就能名正言順搞專案獨家進口」、「健保的假象終於被戳破」、「未來小孩不能生病」、「民眾請自求多福吧」,質疑健保制度形同虛設。實務上,此波藥品退出對心血管及糖尿病患者衝擊尤鉅。低劑量阿斯匹林為心血管疾病預防與治療的重要用藥,而糖尿病用藥如「醣淨錠」、「醣祿錠」雖應用範圍較集中,卻因台灣糖尿病患病率高,任何一項基本藥品的中斷,都可能對治療連貫性與藥物選擇產生不利影響。

原廠藥退場?醫界喊話「差額負擔」上路 衛福部:還要討論
今年至9月底,多達47項藥品退出台灣市場。衛福部長石崇良13日強調「退出不等於缺藥」,46項都有替代用藥,另有1項已徵得專案進口廠商。不過醫藥界紛紛呼籲衛福部推動「差額負擔」,增加原廠藥留在市場上的機會,石崇良認為,需要更仔細的討論。石崇良表示,47項藥品是廠商停止供應,需事先通報,但不等於缺藥,因為都有替代品項;其中移植患者使用的抗排斥藥物「Cyclosporine針劑」,國內一年使用4.8萬劑,用量不大,庫存可供應到明年12月,目前已找到專案輸入廠商,另有口服劑型可使用。石崇良進一步說明,其中24項是原廠藥,但並非在專利期內退出台灣,可能是原廠改變市場策略。衛福部將修正《藥事法》,未來所有藥品退場,都必須提前半年通報。醫師姜冠宇認為,衛福部和食藥署釋放出來的訊息,都是偏懲罰思維,未來還會更多的原廠藥退出台灣,將減少很多產業交流的機會,需要思考怎麼鼓勵國內廠商提升品質,他建議2個解方,一是提升健保費,二是讓民眾可以自費買藥。藥師李懿軒則說,健保目前對同成分、劑量、劑型(三同)藥品的價格是一致的,但在國際社會藥價快速變動的年代,這種核價機制失去了彈性,因此藥界和學界紛紛呼籲,盡速研擬差額負擔政策,也就是同一種藥、不同廠牌,可以有不同的價格,健保只給付基本價,超出的部分由民眾自付。針對是否考慮推行自付差額,石崇良表示「有很多思考空間」,需考量會不會反而打壓本土藥廠,以及民眾觀感是否不佳,都需要更仔細地討論。他強調,最重要的是要確保藥物相等性,針對三同藥品希望藥效一致,因此將強化「藥性不等通報」機制,鼓勵醫師在治療病人過程中,如果換藥後發現沒有效,應向食藥署通報。

47種藥品退出台灣!外界憂缺藥 衛福部長:已啟動專案進口機制
針對今年已有47項藥品申請退出台灣市場一事,衛福部長石崇良12日表示,政府已啟動專案進口機制,確保臨床用藥不中斷,民眾不必過度恐慌。他強調,除一款免疫抑制劑「Cyclosporine」外,多數退出市場的藥品均有學名藥可替代使用。根據衛生福利部食品藥物管理署統計,今年截至9月底,共有47項藥品提出退出台灣市場,包含常用化痰藥「氣舒痰」暫停供應、氣喘藥「可滅喘」即將停供,恐衝擊慢性病與長期用藥族群的治療穩定性。石崇良12日出席「2025年台灣世界中風日」活動時受訪指出,這47種藥品多屬於老藥,國內大多已有學名藥替代使用。目前僅有免疫抑制劑「Cyclosporine」因原廠停止產線生產而受影響,該藥為器官移植後防止排斥的重要用藥,雖供貨可維持至明年底,但政府已預作準備,將啟動專案進口確保供應。石崇良進一步說明,藥品短缺情況主要集中在進口藥品,未來半年供應可能出現波動,部分廠商將縮減進口量或暫停供應。不過,衛福部已建立通報與監測機制,確保能及時調度替代藥品,降低臨床衝擊。至於外界關注藥價是否上漲,石崇良強調:「目前沒有相關漲價情形,若業者因成本變動需調整價格,應依法提出成本核實再行審核。」他也呼籲民眾不必恐慌,醫療院所與藥局均有替代藥可使用,政府將持續透過國際採購與專案進口,避免缺藥危機擴大。

原廠藥掀退場潮!慢性病患恐被迫換藥 食藥署將修法擴大通報
今年至少已有7種原廠藥宣布將退出台灣市場,且集中於三高用藥。藥師指出,包括高血脂用藥美百樂(Mevalotin)、高血壓用藥安普諾維(Aprovel)、氣舒痰液、百憂解錠等都在退場之列,其中幾款需求量大,恐造成慢性病人被迫換藥,甚至面臨缺藥,呼籲衛福部建立預警與應變機制。食藥署指出,退出藥物都有可替代藥品,目前也送出《藥事法》修正案,未來所有藥品退場,都必須提前半年通報,以利主管機關因應。中華民國基層藥師協會理事長沈采穎指出,過去10年僅13款原廠藥退出,但今年已至少7種宣布將退場,主要是三高老藥,有幾款市占率至少3到5成,若常用藥退場,可能導致病患被迫頻繁換藥。台大醫院北護分院家庭醫學科主治醫師黎家銘說明,美百樂、安普諾維等三高用藥,上市時間長,臨床上用量大,若因藥價與健保署談不攏而退出市場,確實很可惜。雖然有同成分的學名藥可替代,但民眾有習慣使用的藥,就必須被迫更換,換藥後也須加強追蹤、確認血壓血脂變化。沈采穎指出,今年退出的藥品相比歷年大幅增加,是一種警訊,可能導致缺藥狀況,衛福部應積極處理,至少要求藥廠提前半年通報,否則恐像先前人工淚液一樣缺貨超過1年。政府不能讓藥廠一句「要退出」就算了,健保署要改善健保藥價,「不能一刀砍」,否則明年4月恐更多原廠藥退出。食藥署長姜至剛表示,今年統計至9月底,共47項藥品將停止供應,其中25項有同成分、同劑型、同劑量(三同)學名藥可替代;21項有其他同成分不同劑型或相同藥理機轉藥品可銜接使用;另1項為針劑Cyclosporine,原廠承諾可供應至明年底,國內也有藥廠評估專案製造。姜至剛指出,過去僅「必要藥品」退場需提前半年通報,衛福部近期已送出《藥事法》修正草案,未來只要有藥廠將退場,都必須提前半年通報,讓主管機關及早因應。至於藥品退出是否與藥價制度有關。姜至剛認為,藥價並非單一因素,也和市場規模、成本考量有關,全球藥品供應鏈正朝在地化發展,我國也積極推動學名藥落地生產,強化用藥韌性。健保署長陳亮妤表示,健保收載藥品因故不再供應,依全民健保藥物給付項目及支付標準,廠商應在6個月前通報,健保也給予國內製造新藥、國產藥等優惠核價,鼓勵國內製藥產業。針對必要藥品,健保已給予價格保障,建立藥價「調升」機制,廠商可反映成本狀況。

47藥品擬退場!藥品供應拉警報 食藥署將修法強化缺藥通報
多款原廠藥陸續宣布退出台灣市場!基層藥師指出,今年至少7種原廠藥將退場,受影響藥品集中三高用藥,其中幾款市占率高,恐影響民眾用藥權益。食藥署回應,今年截至9月底,有47項藥品將退出台灣,但經評估,46項有可替代藥、1項可供應至明年底;食藥署已送出藥事法修正案,未來所有藥品退場都必須提前半年通報,以利政府因應。中華民國基層藥師協會理事長沈采穎指出,過去10年僅13款原廠藥退出,但今年已至少7種將退場,包括高血脂用藥美百樂(Mevalotin)、高血壓用藥安普諾維(Aprovel)、高血壓或心肌梗塞後心衰竭用藥心達舒錠(Tritace)、氣舒痰液、百憂解錠等。沈采穎表示,退出的藥品主要是三高用藥,有幾款市占率至少3到5成。國內慢性病患者多且年紀大,長久以來有習慣的藥物,若常用藥退場,造成慢性病患被迫頻繁換藥,或是患者搞混藥品名字和包裝等,可能影響民眾用藥權益。台大醫院北護分院家庭醫學科主治醫師黎家銘表示,美百樂、心達舒錠等三高用藥,上市時間長、臨床上用量也大,若在藥價上與健保署談不攏而退出市場,確實很可惜。雖然有同成份藥、學名藥可替代,但有些民眾有習慣使用的藥物,就必須改變用藥習慣,換藥後也須加強追蹤、確認血壓血脂變化。沈采穎說,今年退出藥品相比歷年大幅增加,是一種警訊,呼籲衛福部要積極因應,建立預警與應變機制,至少要求藥廠提前半年通報,食藥署要盤點國內缺藥狀況,評估藥品使用量、原料來源、是否有替代藥,或提前委託其他藥廠擴產填補缺口。食藥署長姜至剛表示,今年7至9月統計,有35種藥品將停止供應,經評估,其中22項有同成份、同劑型、同劑量「三同」學名藥可替代,12項雖無三同藥,但有同成分不同劑型、同藥理機轉或同適應症藥品可銜接使用,另1項為針劑Cyclosporine,原廠承諾可供應至明年底,國內也有藥廠評估專案製造。食藥署表示,今年整年共公告47項即將停止供應藥品,25項國內有三同藥品、21項有其他同成分不同劑型、或相同藥理機轉之藥品可替代,僅Cyclosporine公開徵求。姜至剛透露,過去僅「必要藥品」需提前半年通報退出市場,衛福部近期已送出藥事法修正草案,未來將擴大範圍,只要有藥廠將退出台灣或停產藥品,都必須提前半年通報,讓主管機關及早啟動因應機制。

關稅威脅見效?繼輝瑞後AZ也讓步 川普:美國人將拿到「難以想像的折扣」
美國總統川普(Donald Trump)近日在白宮橢圓形辦公室宣布,與英國製藥巨頭阿斯特捷利康(AstraZeneca)達成新協議,將以較低成本直接把處方藥提供給美國消費者。這是繼輝瑞(Pfizer)之後,第二家大型製藥公司在川普的關稅威脅下選擇讓步。根據《半島電視台》報導,川普在公開會晤阿斯特捷利康執行長索里奧(Pascal Soriot)時,稱此為「另一項歷史性成就」,並宣稱美國人將看到「難以想像的折扣」。川普甚至舉例表示,氣喘吸入藥可望享有654%的降幅,某些藥品價格可能「下跌1000%」。不過,衛生經濟學家批評此說法「毫無邏輯」,因為超過100%的降幅意味患者不僅不用付錢,還能獲得補貼。根據《衛報》報導指出,阿斯特捷利康同意將部分藥品以「最惠國價格」提供給美國醫療補助計畫(Medicaid),新藥上市後也將比照辦理。川普聲稱,美國多年來一直支付「全球最高藥價」,而這項協議將讓美國人獲得「全球最低價格」。依協議內容,除Medicaid外,阿斯特捷利康還將加入川普政府推出的「TrumpRx」線上平台,直接以折扣價販售藥物。同時,輝瑞在9月底公布類似協議,以換取延後或免除原訂10月1日生效的100%關稅。輝瑞執行長布爾拉(Albert Bourla)表示,這讓製藥業在定價與關稅上「獲得所需的穩定性」。索里奧在橢圓形辦公室亦坦言,談判相當艱難,但最終為阿斯特捷利康爭取到3年關稅豁免,並承諾2030年前在美國增資至500億美元;公司也宣布在維吉尼亞州興建一座專注慢性病藥物的原料製造中心。川普直言,若非施加關稅威脅,這些製藥公司不會坐上談判桌;他稱「關稅」是字典裡「最美麗的詞」,還把徵稅日期稱為「解放日」。自重返白宮以來,川普頻頻依賴關稅或關稅威脅,迫使外國政府與企業接受其政策優先事項。今年7月,他向17家主要製藥商發信警告,若不降價,政府將「動用所有工具」結束「濫用的藥價行為」。不過,多位學者質疑協議的實質效益。西北大學凱洛格管理學院教授加斯懷特(Craig Garthwaite)認為,阿斯特捷利康在Medicaid體系的降價空間有限,因該體系本就享有最低價。波士頓大學副教授康蒂(Rena Conti)則直言,此安排「對公司有利,但對為藥費苦撐的美國人幫助可能有限,甚至毫無效果」。此外,「TrumpRx」平台最快要到2026年才會上線,目前尚未提供服務。換言之,所謂「最惠國」藥價如何真正落地,仍有諸多不確定性。

仿效中國?川普經濟學成「新型國家資本主義」 涉及30項戰略及國安產業
美國總統川普(Donald Trump)政府正積極推動1場跨產業的交易浪潮,藥廠巨頭如禮來(Eli Lilly)、輝瑞(Pfizer)與阿斯特捷利康(AstraZeneca)都被點名配合。據消息人士透露,禮來被要求增加胰島素生產;輝瑞則被要求提高抗癌藥物「Ibrance」與降膽固醇藥物立普妥(Lipitor)的供應;阿斯特捷利康甚至被建議考慮將總部遷往美國。據《路透社》報導,這些壓力來自川普政府近乎「日更」的電話,包括白宮幕僚長威爾斯(Susie Wiles),以及衛生與公共服務部(HHS)和商務部(DOC)的高層。然而,藥廠只是冰山一角,實際上整個計畫涵蓋多達30項產業,被川普2.0視為對美國國家與經濟安全至關重要的數十家企業都在名單上。知情人士指出,川普政府透過提供關稅減免、營收保證、甚至直接入股等方式,快速推動交易,以期在2026年期中選舉前為川普累積政治成果。舉例來說,川普9月30日便與輝瑞執行長艾伯樂(Albert Bourla)達成協議,同意降低藥價,以換取進口藥品免於新一波關稅。川普在白宮橢圓形辦公室的記者會上強調:「美國不會再為全世界的醫療負擔買單。」然而,這些交易不僅是政策手段,也帶有鮮明的政治表演色彩。據2位人士透露,川普政府要求重大協議必須由白宮公開宣布。禮來去年9月在宣布新建2座製藥廠時,未邀川普同台,隨即就接到白宮詢問「為何總統沒有機會親自宣布」的電話。雖然輝瑞與阿斯特捷利康拒絕回應相關問題,禮來則澄清並未接獲官方要求增產胰島素,但強調「我們一直樂於邀請白宮官員參與重要公告。」對此,白宮發言人德賽(Kush Desai)形容,這是1場「全政府動員」(whole-of-government approach),目的在於推動製造業回流美國,降低對中國的依賴,強化供應鏈,並增加政府財源。涉及的範圍相當廣泛,包括半導體、人工智慧、量子運算、關鍵礦產、造船、能源、電池製造、製藥與貨運等。這種深度介入,代表川普政府正逆轉數十年來美國對自由市場「放任」的態度。哥倫比亞大學公司法教授科菲(John Coffee)分析:「令人驚訝的是,共和黨政府正把我們帶離傳統資本主義,比任何民主黨政府都更徹底。」報導補充,上述川普2.0政策的核心資金來源,則來自1個鮮為人知的聯邦機構:「國際開發金融公司」(International Development Finance Corporation,DFC)。該機構成立於川普1.0在2018年推動的《更好地利用投資促進發展法案》(Better Utilization of Investment Leading to Development Act,BUILD Act),原本用於為開發中國家的糧食與健康項目提供低成本融資。如今,DFC已向國會提案,欲將融資上限由600億美元暴增至2,500億美元,並設立股權基金,用於基建、能源、稀土與關鍵供應鏈等領域,範圍涵蓋任何「符合美國經濟與國安利益」的項目。DFC的未來目前卡在國會審批,還需等待新任總裁班布萊克(Ben Black,阿波羅全球管理公司共同創辦人萊昂布萊克之子)的參議院確認。除了DFC,川普政府還計畫動用日本在雙邊貿易協定下提供的5,500億美元資金,設立由商務部長魯特尼克(Howard Lutnick)主導的「美國投資加速器」(U.S. Investment Accelerator),取代原先構想的主權基金。尤其魯特尼克本身就是華爾街資深債券交易員、金融服務公司「康托菲茲傑拉德」(Cantor Fitzgerald)的主席,因此他已成為川普政府的「交易總管」,主持了包括英特爾(Intel)10%股權入股,以及日本新日鐵(Nippon Steel)收購美國鋼鐵(U.S. Steel)時,美國獲得「黃金股」(golden share)等交易。他強調:「如果我們要給你錢,我們也要分一杯羹。」白宮則補充,投資銀行摩根士丹利前科技銀行家格萊姆斯(Michael Grimes)及知名併購律師夏皮羅(David Shapiro)已加入團隊,協助推動談判。摩根大通(J.P. Morgan)也透露,自從協助政府完成稀土公司「MP Materials」的交易後,已經接到超過100個企業客戶的諮詢電話。據悉,這些交易模式多有變化,例如五角大廈透過《國防生產法》取得「MP Materials」15%股權,同時設下關鍵礦產的採購底價,還讓蘋果公司(Apple)承諾5億美元的長期採購協議。另1案例則是將前總統拜登的《晶片與科學法案》(CHIPS and Science Act,CHIPS Act)下的補助金,直接轉化為英特爾10%的政府持股。能源部旗下貸款計畫負責人比爾德(Greg Beard)更要求加拿大礦業公司「美洲鋰業」(Lithium Americas)提供5%至10%的股權,作為批准22.6億美元貸款的條件。該公司在2028年內華達州「Thacker Pass」礦場投產後,將成為西半球最大的鋰來源。然而,不少企業對此存有疑慮。1位關鍵礦產業高管直言:「我們擔心走進會議室談貸款,卻被告知政府要我們公司10%的股權。」法律界人士也擔憂,若2028年後政權更迭,新政府可能完全推翻這些政策。批評者認為,這種政府選擇「贏家與輸家」的做法,與美國自由市場的精神背道而馳。哈佛大學出版《再造國家資本主義》(Reinventing State Capitalism)的學者穆薩奇歐(Aldo Musacchio)便指出:「過去高舉自由市場旗幟的人,如今卻推動他們曾批評的國家主導模式,這是自相矛盾的。」但川普政府內部人士則堅稱,這些入股行為不是意識形態的背叛,而是務實工具,用來降低戰略領域風險,確保納稅人利益,並重振美國製造業。今年7月24日,白宮召開會議,川普顧問納瓦羅(Peter Navarro)與供應鏈主管科普利(David Copley)也告訴稀土與科技業高層,政府將以「疫情時期模式」推動關鍵礦產供應鏈自給自足,因中國今年初已暫停磁鐵與其他重要材料出口。稀土精煉公司「ReElement Technologies」執行長詹森(Mark Jensen)也表示:「政府希望看到可信的項目,以及可行的產業合作夥伴。」川普政府的動作標誌著美國經濟政策的1次重大轉向:從自由放任走向積極干預,從純市場邏輯轉為國家戰略主導。未來幾年,美國是否會邁向1種「新型國家資本主義」,將成為全球矚目的焦點。

川普宣布與輝瑞達協議 藥價擬比照國際最低價
美國總統川普於週二宣布一項多面向藥價改革計畫,核心包括建立名為「TrumpRx」的直售網站,讓美國民眾以優惠價格購買藥品,並與藥廠輝瑞(Pfizer)達成協議,將多項藥品價格調降。川普在記者會上強調:「美國將不再為其他國家的健保買單。這項果斷行動將終結全球以美國家庭為代價的藥價剝削時代。」根據協議,輝瑞成為首家同意川普7月致函各藥廠所列全部要求的製藥公司,內容包括同意將藥品價格比照「最惠國價格」制定,即以其他富裕國家如加拿大、德國、日本等地最低淨價為準。同時,輝瑞也將擴大在美國的製造投資,換取三年進口藥品關稅的豁免期。輝瑞表示,部分基礎保健藥品與專利藥品將在TrumpRx平台上以平均5折的優惠提供。不過,白宮官員指出,TrumpRx預計2026年初才會正式上線,屆時僅提供藥品搜尋與轉導至藥廠直售平台,不會直接販售或配送藥品。川普承認此舉可能導致其他國家的藥價上升,但他認為這樣更為「公平」。然而專家質疑改革成效,指出美國藥價高漲的根本原因包括保險制度與藥品供應鏈中多個角色如保險商與藥品福利管理機構(PBMs)介入所致,總統並無法單方面要求藥廠調整價格。衛生與公共服務部(HHS)去年報告指出,美國藥價平均為其他先進國家約三倍。川普曾於任期內試圖推動最惠國定價機制,但最終未能實施。為重啟政策,今年5月川普發布行政命令,要求藥廠在30天內提供美國病患最惠國價格,並向17家藥廠發函要求配合,並設下9月底為最後期限。川普亦計畫對未在美設廠的品牌藥進口課徵100%關稅;歐盟產藥則將依先前協議課徵15%。輝瑞也承諾在未來數年投入額外700億美元進行研發與製造擴產。儘管川普強調將為美國病患帶來藥價改革,多位專家仍持保留態度。藥品政策分析師Meekins認為,若政策止步於目前範圍,整體而言對藥廠影響有限,「對製藥業來說反而可能是一場勝利」。部分藥廠已開始推動直售計畫,如諾和諾德(Novo Nordisk)提供糖尿病藥Ozempic自費價每月499美元,遠低於近千美元的定價。不過學者質疑實際成效。Vanderbilt大學健康政策學者Dusetzina指出,大部分列入TrumpRx平台的藥品並非常用藥,且如關節炎用藥Xeljanz即便打6折後每月仍需3600美元,「這難以稱為合理的自費價格」。此外,美國藥廠已開始在國外調漲售價以平衡美國市場降價壓力,如Eli Lilly 8月調漲英國減重藥猛健樂(Mounjaro)售價;Bristol Myers亦將其精神病藥品Cobenfy在美英兩地售價一致。面對政策推動帶來的壓力,美國藥廠協會(PhRMA)批評「進口他國藥價機制恐損害美國創新與病患福祉」,呼籲政府三思。
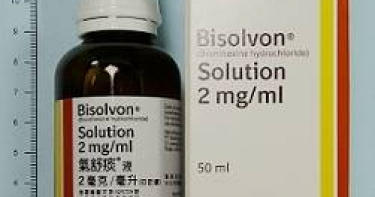
化痰神藥「氣舒痰」退出台灣市場!名醫酸健保奇蹟 健保署證實:有替代藥
氣管化痰藥物「氣舒痰」因價格不敷成本,傳出退出台灣市場。健保署表示,這是上市60年的老藥,國內有替代藥品可使用。消息一出,引發軒然大波,胸腔科醫師蘇一峰更是狠酸:「台灣健保奇蹟!」中華民國基層藥師協會理事長沈采穎說明,化痰藥「氣舒痰」由於價格因素,原廠已暫停提供台灣市場,目前庫存僅供應合約醫院,非合約醫療院所已停止供應,「不是印尼廠不做,是藥價太低退出台灣市場」,呼籲健保藥價也必須要有韌性健保給付。針對氣舒痰供應不穩,衛生福利部中央健康保險署醫審及藥材組組長黃育文表示,經洽詢廠商獲得回覆,這款藥物為國際上市60年的老藥,已有眾多學名藥及相同治療用途藥品競爭,已在多國下市,委託印尼製造廠的合約終止,後續原廠正洽詢新製造廠生產。黃育文指出,目前健保收載的12項不同成分的ambroxol口服液劑可為部分替代;另外,對於小小孩,尤其是12公斤以下者或重症兒童,可能因感染休克等原因,腸胃吸收不好,經洽相關醫學會,可評估以化痰藥物fluimucil替代使用。(圖/翻攝自耕莘醫院)針對氣舒痰退出台灣市場,蘇一峰醫師在臉書痛批,胸腔科給付很久沒調整了,胸腔科醫師都跑光光了,如今氣管藥物氣舒痰也要跑了,連印尼廠都做不下去了。蘇一峰介紹,這一個化痰藥物可以從0歲用到100歲以上,可以喝可以管灌又可以蒸氣吸入的化痰藥物,從感冒、病毒感染、流感、新冠、氣喘、COPD,肺炎、支氣管炎、支氣管擴張症、呼吸衰竭插管等等都使用的藥物,遺憾的是未來就要消失了,更附文:「台灣他X的健保奇蹟,一罐救命的化痰藥物,殺價到印尼廠都不做」。
川普宣布藥品課100%關稅 台藥界憂全球藥價波動、癌藥首當其衝
美國總統川普宣布,10月1日起對藥品開徵100%關稅,除非藥品公司在美國設廠。藥界分析,川普的政策將造成全球藥品混亂,引發其他市場藥價波動,危及病患的用藥可近性,其中,癌藥恐首當其衝。藥師公會全聯會籲政府扶植本土產業,鬆綁藥品審查時間,協助藥界度過難關。前食藥局長康照洲指出,川普的政策主要是希望在外設廠的公司回到美國製造,也歡迎其他國家在當地設廠,但結果是製造成本上升;若政府經費無從支應,將會導致藥品難以收載,或增加給付限制,尤其是專利藥多的癌藥將首當其衝。至於漲價是否會發生、何時發生?還要觀察。學名藥協會公共事務委員會主委殷為瑩表示,川普的政策不僅對國際藥廠帶來不確定性,也可能透過成本轉嫁,造成其他市場藥價波動,危及病患的用藥可近性。關稅措施勢必提高國際藥廠的營運風險,間接影響全球供應鏈穩定。藥師公會全聯會理事長黃金舜指出,川普希望全世界的藥廠到美國生產,但這不是只有蓋工廠、鐵皮屋就可以。設廠需要面臨嚴謹法規,起碼要準備4至5年,台灣藥廠若要赴美,須好好考量,包括美國的工人、工會、環保問題等,都可能是投資大障礙。黃金舜認為,因應關稅衝擊,如何讓本土藥廠、生技產業活下來,是政府現在面對的問題。台灣市場規模小,與國際知名大廠競爭有難度,政府應盡快協助台灣的產業,透過資金改善環境。現行本土藥品審查時間非常慢,也應進行鬆綁,讓台灣的產業站穩腳步,度過難關。殷為瑩則認為,台灣應推動屬於自己的「學名藥政策」,透過政策引導、獎勵措施以及價量協議,逐步提高國產學名藥市占率,確保藥品供應韌性。學名藥協會正草擬「學名藥政策建言」,希望透過對話與合作,攜手面對國際變局,保障國人用藥權益。
關稅衝擊進口藥!70多項藥品專利6年內到期 石崇良鼓勵在台製造
總統府今舉辦健康台灣推動委員會第5次委員會議,晚間召開記者會。針對美國關稅衝擊,衛福部長石崇良表示需未雨綢繆,台灣脆弱度最高的是200多項基礎的進口專利藥,政院已提供200億預算因應。未來6年內,將有70多項藥品過專利期,鼓勵趕快有學名藥、生物相似藥在台製造,首2張將核給原廠藥相同價格,以分散風險。石崇良表示,台灣相當仰賴進口用藥,特別是專利期內的藥品或新藥。目前藥品是0關稅,但是也需要未雨綢繆,若美國關稅政策改變,將對全球藥價造成影響。風險評估顯示,脆弱度最高的是進口的專利藥,因為這些藥品的可替代性低。石崇良表示,經盤點後,大概有700多項專利藥,其中過屬於基礎、基本用藥的大概有200多項,一年健保申報200億左右。因此在特別條例裡面,政院特別支持健保,提供了200億,以因應關稅造成的藥價浮動,確保國人用藥無虞。對於剛過專利期的藥品,衛福部鼓勵趕快有學名藥、生物相似藥在台製造。石崇良說,未來6年內,將有70多項專利藥過專利期,今年4月修訂健保藥品支付標準,剛過專利期5年內,首2張國內製造的學名藥、生物相似藥,給予和原廠同樣價格,分散風險。為了確保國人的用藥,健保署、食藥署結合,強化預警制度。石崇良說,不只是價格問題,全球原料的短缺、生產線出狀況,都可能造成短期的供藥不穩定。提早預警,就有足夠時間尋找替代方式因應,增加產能。