超音波刀
」
應酬多「痛風」纏身,拇指關節痛爆! 「超音波刀」降併發症率
一位55歲的陳姓業務,因工作關係常需應酬續攤,由於未能好好控制飲食習慣,加上工作繁忙,只是依賴止痛藥緩解大拇指關節痛,沒有定期就診控制,長年尿酸結晶累積而長出痛風石,後期甚至只能穿著夾腳拖,嚴重影響正常生活,在與醫師討論後決定「超音波刀震碎痛風石微創手術」,目前也已經完全康復出院。「超音波刀」切軟不切硬 大幅降低併發症機率亞東醫院骨科部醫師吳凱文說明,治療痛風的「超音波刀」是一種利用超音波高速震動的技術,可將痛風石震碎並洗出體外。其特色在於「切軟不切硬」,與傳統手術刀不同,超音波刀能夠震碎痛風石,同時又不傷害周圍的肌肉、神經或軟骨組織,減少不必要的組織損傷。其手術傷口比1元硬幣還小且復原期短,降低術後感染機率,對心臟血管疾病、新陳代謝疾病或糖尿病的病患而言,超音波刀的微創手術只需半身麻醉或局部麻醉,大幅降低併發症機率。「痛風石」好發關節、軟骨或耳朵 嚴重恐面臨截肢很多病患可能認為,痛風只是暫時的疼痛,服用止痛藥忍一下就過了。吳凱文醫師指出,對於痛風發作經歷超過三年的患者而言,他們存有相對較高的機率出現「痛風石」。「痛風石」好發部位通常在關節、軟骨或耳朵,雖然痛風石並不像急性痛風性關節炎那樣引起劇烈的疼痛,但若痛風石過大,就可能導致關節變形,並造成關節或內臟器官的損害,甚至可能面臨截肢的嚴重後果。遠離高脂、高普林食物 生活規律遠離痛風吳凱文醫師也提醒,手術雖然可以清除痛風石,但術後仍需遵循醫囑進行藥物治療,日常生活中也應嚴格控制飲食及體重,以降低尿酸與罹患其他心血管疾病等風險。建議大家平常遠離高脂肪食物、減少酒精攝取,並減少攝取高普林食物,如:內臟、海鮮或濃縮肉汁等;記得每天喝水超過2公升,增加蔬菜和低糖水果的攝取量,並保持規律的生活作息,才是遠離痛風最有效的方法。

婦科新知登場!台東醫學盛事匯聚專家 中外儀器大力支持!
在後疫情時代,強化偏鄉觀光地區的醫療資源成為當務之急。為了提供在地居民及觀光旅客就近的緊急醫療救援,台東縣政府積極統計觀光景點遊客數,並發現2022年縣內主要觀光景點的遊客人數較前年成長約 52.99%,成功恢復疫情前水準。其中,鹿野高臺以舉辦臺灣國際熱氣球嘉年華及飛行傘而聞名,吸引了超過 2,147,104 人次的遊客。 為因應每年爆量的觀光旅客,鹿野觀光醫療健康照護園區提供機動性緊急醫療救援,鞏固醫療量能,確保醫療資源不缺乏,以保障居民與觀光旅客的身體安全,同時帶動山地偏鄉地區的繁榮。多年前擔任過台東馬偕醫院婦產科主任的鄭丞傑則特別感謝中外儀器的熱情贊助活動,才能讓這樣高水準的演的熱情贊助活動,才能讓這樣高水準的演講出現在美麗的台東。(圖片提供/中外儀器) 在這樣的背景下,由中外儀器股份有限公司贊助的國際醫療暨2023台灣婦科腫瘤消融醫學研討會於11月25日在台東縣鹿野鄉綺麗渡假村隆重舉行。這場醫學學術交流活動是台東難得一見的盛會,吸引了來自亞太地區近百位專家學者齊聚一堂,共同研討包括海芙刀、微波刀和射頻刀在內的最新腫瘤消融技術。台灣婦科腫瘤消融醫學特別頒發感謝狀給中外儀器,感謝其贊助研討會這場台東難得一見的醫學學術交流活動。(圖片提供/中外儀器) 台東縣長饒慶玲和縣議會議長吳秀華等地方首長均親臨大會,對這場難得一見的醫學學術盛會表示祝賀。台灣婦科腫瘤消融醫學會理事長、臺北秀傳醫院院長鄭丞傑教授在大會上指出,婦科腫瘤消融技術的日新月異,他在2009年首先引進聚焦超音波刀,即海芙刀,被尊稱為「海芙醫學之父」。鄭丞傑的豐富經驗使他成為全國治療病例的重要貢獻者,近三分之一的治療病例來自他的手術。目前,全國已有18家醫院能夠提供這項先進的腫瘤消融技術,包括高雄醫學大學附設醫院、桃園長庚醫院、中山醫學大學附設醫院等。 海芙刀手術被譽為神奇的無刀口手術,尤其在治療子宮肌瘤的患者身上,表現出卓越的治療效果。這種無創手術不僅改善患者的生活品質,同時保留了子宮,保住了生育能力。鄭丞傑指出,許多原本不孕的婦女在接受海芙刀治療後成功達成了成為母親的夢想。 除了海芙刀手術,大會中還介紹了更新的超微創手術——微波刀和射頻刀,針對子宮肌腺症和子宮肌瘤,提供了婦女另一個選擇,同樣是保留子宮並且不切開子宮的腫瘤消融技術。國際醫療暨2023台灣婦科腫瘤消融醫學研討會不僅對醫學進步做出了重要貢獻,同時也體現了對偏鄉地區醫療的重視。(圖片提供/中外儀器) 這場學術研討會被譽為台東難得一見的國際醫學學術交流,亞太婦科內視鏡醫學基金會董事長李奇龍教授特地飛到台東參加,並讚揚與會專家們對無創與微創手術的熱情推動,對婦女健康的貢獻。鄭丞傑特別感謝台灣婦幼偏鄉全人健康照護協會的熱情贊助,使得這場高水準的演講能夠在美麗的台東成功舉辦。整個活動不僅對醫學進步做出了重要貢獻,同時也體現了對偏鄉地區醫療的重視,為該地區的繁榮帶來了新的契機。

這癌奪十大癌症死因第2位 醫籲:高危族群定期追蹤
【健康醫療網/記者陳佳慧報導】根據109年衛福部統計,台灣每年新增肝癌患者約為1.1萬人,為國內十大癌症第5位,但卻位居10大癌症死因第2位,由此可見,肝癌相對其他癌症預後差。常見的肝臟惡性腫瘤種類包含肝細胞癌、膽管癌等,其中肝細胞癌(以下簡稱肝癌)約佔成人肝臟惡性腫瘤的85%,為最常見的肝臟惡性腫瘤類型。B、C肝炎患者占肝癌總人口逾5成肝癌是肝臟腫瘤的其中一種,有肝腫瘤並不一定代表是肝癌,台大癌醫中心吳耀銘副院長說明,肝腫瘤可分為「良性」與「惡性」,良性腫瘤包含血管瘤、局部增生性結節、腺瘤等;而惡性腫瘤包含原發性肝癌、膽管癌、轉移性肝癌。吳耀銘副院長指出,肝癌是由肝炎到肝硬化演變而來,並非單一因素造成,B、C型肝炎病毒感染者、非酒精性脂肪肝炎者、肝硬化、或是有長期酗酒習慣者皆為肝癌的高風險族群,其中,B、C型肝炎病毒感染者為高度危險群,約占肝癌總人口50-60%。三項診斷工具 幫助確診肝癌肝癌的診斷方式包含抽血、影像學檢查與組織病理學檢查。抽血與超音波檢查是初步篩檢肝癌的工具之一,透過抽血檢驗血清中的「胎兒蛋白」(AFP)是否超標來初步懷疑是否有肝癌,但並非每位肝癌患者的AFP都會升高,因此即便數值正常也不能斷定沒有肝癌,而肝癌的另一個腫瘤指標-異常凝血酶原 (PIVKA-II),敏感性較AFP高,也被應用於臨床檢測,政府有對符合條件的民眾提供健保給付。影像學檢查則包括腹部超音波、電腦斷層、核磁共振等,當超音波掃描發現疑似肝腫瘤,則須進一步安排電腦斷層掃描、核磁共振來確認。若檢查出腫瘤是否需切片?吳耀銘副院長指出,因肝腫瘤穿刺切片過程多少會出血,也有機率增加癌細胞擴散風險,因此若評估後高度懷疑為肝癌,就建議直接治療。術前評估很重要 這群肝癌患者可手術吳耀銘副院長表示,目前肝癌的完全性治療包括手術切除、電燒與肝臟移植。根據經驗,僅有約20%的肝癌患者適合手術切除,而除了腫瘤數量、大小之外,醫師還會根據腫瘤位置、肝臟殘餘功能評估患者是否適合手術治療。肝臟殘餘功能被視為重要的評估條件,手術前可以透過綠靛基質氯化物(ICG)檢查,透過藥物注射後抽血檢驗藥物在肝臟代謝後於血中殘留的濃度,了解肝臟代謝功能是否適合手術切除治療。肝癌手術難度高 新式器械助操作更順利吳耀銘副院長指出,肝臟內部的血液循環相當豐富,因此手術困難度高,如何在精準切除的同時也要妥善控制出血,就是一大挑戰。近年來,隨著手術器械的大幅改良,有效降低了手術的意外狀況和出血量,同時也縮短了手術時間,現在約95%的肝癌手術個案已不須輸血。吳耀銘副院長舉例,像是腹腔鏡手術搭配超音波刀可以有效震碎肝細胞並清楚看到血管、膽管的管狀結構,若管狀結構直徑小於0.5公分,還可以在完成切割的同時一併止血,但過往超音波刀都有連接線材,需要在手術中邊操作邊整理,影響醫師視線與操作靈活度,所幸目前已有無線超音波刀,幫助手術過程更加順利。若屬於肝功能不好、有肝硬化、反覆性癌症復發者,根據「美國舊金山大學準則」,沒有轉移或血管侵犯、單一腫瘤6.5公分以下、腫瘤顆數小於等於3顆,加起來直徑小於8公分,則可以考慮肝臟移植。若被評估手術、電燒都不適合,則可考慮肝動脈栓塞治療、化學治療、放射治療、質子治療等;若癌細胞已經轉移,則考慮標靶治療、免疫療法等全身性治療。高危險群須定期追蹤 早期發現早期治療肝癌早期通常沒有明顯症狀,就醫時往往已是末期,吳耀銘副院長呼籲,目前並沒有完全避免癌症發生與復發的方法,高危險族群,特別是B、C型肝炎患者,須定期追蹤,才能早期發現早期治療。

甲狀腺手術傷及神經風險高 術中這樣做保護神經減少組織損傷
一名52歲婦人多年前因甲狀腺結節腫大切除部分甲狀腺,術後恢復良好,但近年來覺得吞嚥不適,頸部有異物腫大,就醫檢查發現甲狀腺結節復發且有癌化的可能,因此決定再次手術治療。然而,多年前手術造成組織沾黏與解剖構造的改變,增加了神經及副甲狀腺的保留困難,經建議使用神經監測系統並搭配組織凝集儀避免神經損傷及減少出血,術後患者恢復良好,聲帶也未因手術而受損。甲狀腺疾病多 部分情況需手術治療甲狀腺是人體內分泌器官,掌管全身的新陳代謝,基隆長庚紀念醫院一般外科陳育賢醫師表示,常見以手術治療的甲狀腺疾病包含甲狀腺癌、良性結節腫大、甲狀腺機能亢進(葛雷夫氏症)、多結節性甲狀腺腫瘤、毒性甲狀腺結節、甲狀腺囊腫、甲狀腺炎等。陳育賢醫師說明,當發現有甲狀腺結節時,不須太過擔憂,多數情況是良性的,一般先以追蹤為主,若評估可能為惡性腫瘤(甲狀腺癌),或是在追蹤過程中發現結節逐漸變大,導致甲狀腺增大壓迫周圍組織,產生呼吸困難、吞嚥困難或神經壓迫等,就可能需進行手術。甲狀腺機能亢進則好發於年輕女性,若不積極治療,可能會影響心血管功能、肌肉骨骼功能、情緒焦慮等問題,對於女性也會影響月經週期與生育能力。甲狀腺機能亢進常見以抗甲狀腺藥物或放射性碘控制,但對於反覆發作、合併甲狀腺腫,或難治型機能亢進的病人,則需切除部分或全部甲狀腺來控制甲狀腺功能。甲狀腺手術雖常見 但小心併發症發生雖然甲狀腺手術很常見,但是由於手術過程中可涉及血管、喉返神經與副甲狀腺等重要結構,該注意導致併發症,因此仍需特別謹慎。陳育賢醫師進一步說明,甲狀腺的血流非常豐富,術後出血率約為2%,多發生於手術後2至4小時內,甚至可能延至數天,若血腫過大,可能引起呼吸困難,需迅速處理;而甲狀腺後方的喉返神經掌控著聲帶運動,因此損傷可能會導致聲音嘶啞,雖多數情況下3至6個月內會恢復,但仍有1%-2.8%患者可能永久性失聲,需進一步治療;位於甲狀腺附近的副甲狀腺在於調節鈣、磷平衡,影響骨骼健康和神經肌肉功能,術後有0.3%-49%可能產生暫時性副甲狀腺功能低下,導致肢體麻木或抽筋;2%-13%產生永久性副甲狀腺功能低下可能併發低血鈣,需長期服用或注射鈣離子及維他命D。術中這樣做 保護神經與減少組織損傷根據患者情況,手術可選擇搭配高階能量器械及神經監測系統。神經監測系統可即時監測喉返神經功能以保護神經;高階能量器械精確處理組織的特性有助外科醫生更好掌握手術過程,減少神經和副甲狀腺功能受損。陳育賢醫師說明,目前常見的高階能量器械包括超音波刀和組織凝集儀,超音波刀使用震盪熱能;組織凝集儀使用高頻雙極電流,可以同時切割組織並封閉小血管,達到止血並減少組織損傷,精確處理組織以減少出血並縮短手術時間,同時減輕疼痛、縮短術後恢復時間。術前多評估 術後遵醫囑 有助甲狀腺疾病復原陳育賢醫師提醒,甲狀腺是一個構造較為複雜的器官,選擇經驗豐富的手術團隊,包含前期制訂合適的治療計畫、手術過程中細心處理以及術後照護等,皆有助於甲狀腺疾病患者重回健康軌道。術後病友也應遵醫囑,除了注意傷口衛生、逐漸恢復活動量、保持均衡飲食與愉快心情之外,也要定期追蹤並與醫師密切合作以確保甲狀腺疾病的復原。

排便習慣改變要小心 可能是大腸直腸癌徵兆
現代人工作壓力大、久坐不動、飲食習慣不正常,排便不順、便秘等腸胃問題成了常見的現象,若是腸道症狀長期不理會,小心可能是大腸直腸癌的徵兆。新竹馬偕醫院大腸直腸外科呂宜霖主任指出,大腸直腸癌的診斷相對棘手,原因是患者一開始多半無症狀,等腫瘤變大時才會產生排便習慣改變、腹瀉或是便祕、體重減輕、血便、貧血等症狀,如果出現這些症狀時,通常都是三期以上。大腸直腸癌以手術治療為原則 微創手術為主流大腸直腸癌的治療方式以手術為主,若不進行手術,腫瘤長大造成出血或阻塞,日後處理會更加困難,醫師會根據病人身體狀況評估是否適合接受手術,若腫瘤尚未轉移,則手術為治療原則。若狀況不理想像,大腸癌則會考慮先施予化學治療,而直腸癌則會建議搭配放射治療,目前除了手術、化療之外,還有多種藥物或治療方式可以考慮。大腸癌手術可分為傳統手術及微創手術,傳統開腹手術是直接用手術刀劃開肚皮打開腹腔,由醫師觸摸並切除癌腫瘤和周邊淋巴結組織,這種傷口大、恢復時間較長,現在大多採用微創手術,如腹腔鏡或是達文西手術。大腸直腸鄰近多器官 減少出血風險為主要在進行手術時,最需注意的就是減少出血風險。大腸直腸緊鄰許多重要器官,其中肝臟是最容易轉移至的器官,若是腫瘤已轉移至肝臟,則是秉持者能切盡量切的原則,但由於肝臟內血管非常多,止血就會是需要注意的問題。另外,手術中也需注意大腸直腸的血管走向,若是乙狀結腸腫瘤則還須注意避免誤傷輸尿管,另外,以男性直腸手術為例,則須注意避免誤傷攝護腺、儲精囊。大腸直腸手術以往容易造成出血、傷口感染、術後疼痛,目前高能量器械的進步,可有效避免上述狀況。術中高階能量器械輔助 有助止血縮短病人恢復時間呂宜霖主任說明,高階能量器械分為兩種系統,包含超音波刀以及組織凝集儀,超音波刀在切肝臟或灼燒組織、血管時有好的止血效果;而組織凝集儀則是將電能轉換成高溫高壓,切割組織時同時將7mm以下的血管與組織封閉起來,對於止血十分有幫助,也可以減少周邊組織的破壞,患者較不會有強烈的發炎反應與疼痛感,術後傷口愈和感染風險相對低也同時縮短病人恢復時間,相較於傳統用電燒較有好的血管控制與組織切割。大腸癌多半無症狀 定期篩檢早發現早治療根據衛福部109年癌症登記報告,大腸癌已連續15年為台灣癌症十大之首,呂宜霖主任呼籲,常遇到透過健檢意外發現的大腸癌案例,這些患者多半無症狀,但仍部分發現時已經是第三期,若有相關症狀就應立即就醫檢查,即便沒有症狀也要定期篩檢,國健署有提供50歲至74歲民眾,每兩年一次免費糞便潛血檢查,建議國人可以多加利用。
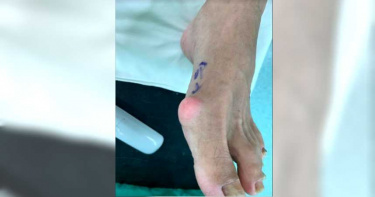
痛風族新選擇! 微創手術傷口比1元硬幣還小
72歲家住雲林的蔡伯伯,因有家族性遺傳,再加上工作關係,常吃海鮮配啤酒,使他從年輕時就常痛風發作。隨著年紀增長,痛風發作日益頻繁,甚至還在手腳、膝蓋等多處長出結晶石,關節處也扭曲變形。孩子跟孫子因不忍心蔡伯伯受折磨,帶他至醫院評估開刀,但因痛風石已侵蝕韌帶關節,傳統手術容易造成大面積傷口且引發併發症,蔡伯伯在不敢下決心開刀的狀況下,拖延數十年,直到足部變形、無法穿鞋,手部也變形到生活無法自理的地步才至亞東醫院接受「超音波刀震碎痛風石的微創手術」。亞東醫院骨科部醫師吳凱文表示,切除痛風石手術使用的「超音波刀」非傳統所認知的手術刀,是一種利用超音波高速震動,將痛風石震碎洗出的儀器,特色是「切軟不切硬」,有別於傳統手術刀,超音波刀可以震碎痛風石,卻不傷害到肌肉、神經或軟骨組織,減少不必要的傷害。該手術相當適合像蔡伯伯這樣的病患,手術後的蔡伯伯恢復良好,現在已經可以重新穿上鞋子,順利解決多年來的困擾。經過微創手術之後,不僅除去痛風石,傷口也非常小。(圖/亞東醫院提供)吳凱文醫師指出,超音波刀有別於傳統刀具,手術傷口比1元硬幣還小,有時甚至只有一個小洞,傷口不大、復原快,可大幅降低感染機率。對於一些罹患心臟血管疾病、新陳代謝疾病或糖尿病的人而言,超音波刀的微創手術只需半身麻醉或局部麻醉,不易引起併發症,減少大面積開刀或全身麻醉風險。吳凱文表示,如果痛風石所在位置沒有太大神經血管,也不是在常用關節處,表淺且沉積石不大,術後通常不需要住院,可以馬上回家。但醫師也強調,要判斷術後是否需住院,須先評估病患的尿酸控制狀況,再透過X光或超音波進行輔助觀察,非能從外觀就能判定。吳凱文指出,若患者為一次清除多顆或大顆痛風石,或是痛風石清除後需要引流等,則還是會建議住院觀察。吳凱文醫師提及,如果痛風石沒有侵犯到關節,九成以上患者麻醉退後就可以走路了,甚至有些痛風石較小或表淺的病患,術後沒有任何異常感。醫師也建議,手術後的病人須細心照顧患部7-10天不碰水、保持傷口乾淨,同時「忌口」且多喝水降低發炎指數,避免恢復期間再次因尿酸過高而就醫。吳凱文建議,若痛風石已經影響到日常生活,且透過藥物溶解成效有限,就可以考慮開刀。吳凱文也呼籲患者一定要及早就醫,因為不少病患都等到關節變形,痛風石腫脹到皮膚破皮時,才甘願開刀治療,但這時才清除嚴重痛風結石的話,會破壞表面皮膚的血液循環,容易造成術後關節周圍皮膚壞死,關節暴露,提高開刀的風險,且傷口更難癒合,嚴重者可能會面臨截肢。吳凱文也提及有些病患會合併其他代謝疾病,使手術更加複雜化,建議患者當主治醫師說需以開刀治療時,切莫再抱持著等待觀望的心態,導致結晶堆積成石,提升開刀風險,進而錯過治療的黃金時間