跨院區
」
稅收超徵藍喊發一萬元 陳冠廷:應挹注資源於急重症
國民黨立院黨團主張政府應拿超徵稅收普發現金一萬元,行政院長卓榮泰今(25)日批評,在野黨屢次不尊重預算法、侵犯行政權,錯誤屢試不爽。民進黨立委陳冠廷指出,台灣急重症醫療系統正面臨前所未有的嚴峻挑戰,稅收超徵資金應優先投入醫療體系,而非短視地發放現金,建議行政院訂定類似《急重症醫療體系強化特別條例》,將資源挹注於急重症醫護人員薪資提升、設備擴充、人才培育及分級醫療強化等計畫,才能真正解決台灣醫療體系結構性問題。陳冠廷指出,台灣急診壅塞已達前所未有的嚴重程度,根本原因是住院床位不足,而非輕症患者造成的入口擁擠,護理人力短缺導致醫院關閉病房,加劇急診住院待床病人滯留情況。他認為,若問題持續,恐引發醫護人員大規模離職潮,進一步削弱醫療體系承受能力。「主計長陳淑姿已明確表示不支持發放現金常態化,因為這會影響未來預算彈性及其他政務推動。」陳冠廷質疑,針對國民黨主張普發現金一萬元僅為短期、不負責任的選票考量,相較於一次性的現金發放,我們更應該正視醫療體系面臨的結構性困境,投入資源在能長期發揮效益的領域。陳冠廷建議行政院應訂定《急重症醫療體系強化特別條例》,將超徵稅收用於四大計畫:首先、是急重症醫護人員薪資提升計畫,包括提供急診、加護病房、重症醫護人員每月專業加給,調整三班輪值護理人員津貼,以及建立急重症醫護長期留任獎金制度。陳冠廷指出,其次,是急重症病床與設備擴充計畫,補助醫院增設急診觀察床與急性病床,更新急重症醫療設備,並建立跨院區資源調度平台,才能從根本解決床位不足問題。第三、陳冠廷認為是醫療人才培育與留任計畫,包括提供急重症專科醫護人員培訓補助,建立工作環境改善方案,及補助醫院設置醫護托育與職場友善措施。最後則是分級醫療與轉診制度強化計畫,優化轉診獎勵機制,建立區域醫療資源整合平台,發展在宅醫療與社區照護系統。陳冠廷強調,醫療體系是國家安全的重要基石,過去幾年不管是疫情、流感或重大事故,都讓我們的醫療系統承受極大壓力。他說,「超徵稅收應該用在刀口上,而非為了選票考量而普發現金。強化急重症醫療不只是解決眼前的困境,更是為台灣建立長久穩固的醫療安全網,這才是負責任的稅收運用方式。」

爸爸要保重1/新國病!每3男就1人罹脂肪肝 新研究曝「輕度也會罹癌」
父親節到了!根據肝病防治學術基金會最新調查,全台竟有超過半數國人罹患脂肪肝,儼然成為新國病。其中男性風險較高,每2~3位男性中就有1人有脂肪肝,也成為許多爸爸們的健康殺手,過去總認為脂肪肝嚴重才會威脅肝臟健康,但一項新研究指出,就算僅是輕度脂肪肝,也可能導致癌症與增加轉移的可能性,另一項新研究更點出「5年內恐罹腎病」,大幅增加洗腎風險。肝病防治學術基金會7月23日號召全台北、中、南、東以及離島的金門、馬祖共24家醫療院所參與調查,完成4663人腹部超音波篩檢,結果發現高達53.7%的人患有脂肪肝。一般來說,男性脂肪肝比例是女性的2倍,推測應是愛吃肉、重口味飲食習慣所致,由於脂肪肝患者年齡逐漸降低,呼籲40歲後就要提高警覺。肝基會執行長、台大醫院家醫科醫師粘曉菁表示,脂肪肝並非指肝臟外面包覆一層油脂,而是肝細胞塞滿小油滴,猶如脂肪泡泡,可能導致肝炎與肝硬化,造成肝臟傷害。許多人認為中重度脂肪肝才具有威脅性,但洛杉磯Cedars-Sinai醫學中心最新研究顯示「輕度脂肪肝也可能罹癌」!研究團隊進行小鼠實驗發現,脂肪肝會讓癌細胞更適合在肝臟生存,尤其是大腸癌患者若有脂肪肝,癌細胞更可能會轉移至肝臟,推測原因是脂肪肝會影響免疫系統,此項研究結果發表於7月《細胞代謝》(Cell Metabolism)期刊。此外,粘曉菁也提醒,根據國外研究顯示,有脂肪肝、糖尿病及三酸甘油脂都高的人,更容易導致肝癌。另外,長庚醫療體系也在日前發表一項跨院區的長期研究,追蹤1628位脂肪肝患者,結果發現5年內平均有9.3%的機率從「腎功能正常」進展到「慢性腎病」,而這些慢性腎病患者5年內平均又有17.6%的機率從「慢性腎病」進展到「晚期腎病」,恐得洗腎度過餘生。前基隆長庚醫院外科部主任、現任大里仁愛醫院副院長黃挺碩表示,許多研究顯示,脂肪肝並不只是一種局限在肝臟的疾病,而是一種系統性的代謝性疾病。減重是最有效治療脂肪肝的方式,建議飲食調整,避免吃高膽固醇食物,同時多運動,就能逐步改善。(圖/報系資料照)黃挺碩說,脂肪肝會伴隨體內許多代謝異常,例如肥胖、高血糖、高血壓、血脂異常、胰島素阻抗、全身性的發炎疾病等,所以脂肪肝不僅是肝病,也是一種全身性的代謝疾病,而這些代謝性疾病跟也是心肌梗塞、腦中風、慢性腎病很重要的危險因子,建議脂肪肝患者應生活規律、適度運動,避免高熱量與高膽固醇飲食,並注意體重控制。粘曉菁表示,只要減重5~10公斤,就能有效逆轉脂肪肝,也呼籲40歲以上成人每年做腹部超音波檢查,才能早期發現脂肪肝。肝基會總執行長楊培銘提醒,減重後也不能掉以輕心,一定要持續超音波追蹤檢查,避免病情在不留意時就出現惡化。

「長庚跨院研究」脂肪肝恐罹慢性腎病 及時治療可逆轉!近7成患者痊癒
長庚醫療體系在北台灣執行一個跨院區跨團隊的長期的世代醫學研究,此研究追蹤1,628位非酒精性脂肪肝病人,發現非酒精性脂肪肝病人5年平均有9.3%的機率從腎功能正常進展到慢性腎病;但一旦發現慢性腎病透過腎臟科醫師的介入治療,5年內平均有69%的機率從慢性腎病回到腎功能正常。值得注意的是,慢性腎病病人5年平均有17.6%的機率會從慢性腎病進展到晚期腎病。這項研究的成員包括一般外科黃挺碩醫師(現任大里仁愛醫院副院長,前基隆長庚醫院外科部主任)、胃腸肝膽科簡榮南醫師(前林口長庚醫院副院長)、林志郎醫師(基隆長庚醫院胃腸肝膽科主任)、腎臟科陳永昌醫師(林口長庚醫院腎臟科主任)、吳逸文醫師(基隆長庚醫院內科部副部主任)。黃挺碩醫師表示,全球約有25%成年人有脂肪肝,除了運動、體重控制及飲食控制外,目前尚無有效的藥物治療。之前有研究追蹤非酒精性脂肪肝的病人發現,與沒有非酒精性脂肪肝的病人相比,會增加約40%的風險得到慢性腎病,若有肝纖維化或肝硬化,更會增加到50%。根據長庚醫療體系跨院區跨團隊的的研究,顯示脂肪肝雖會進展為慢性腎病,但若及時治療,有機會恢復正常的腎功能。黃挺碩醫師指出,越來越多的研究顯示,脂肪肝並不只是一種局限在肝臟的疾病,而是一種系統性的代謝性疾病,根據國健署民國102-105國民營養健康狀況變遷調查顯示,男性年紀19歲以上有25%的肥胖(BMI≥25)盛行率,38%有腰圍過大(≥90公分)的盛行率。女性年紀19歲以上有19.4%的肥胖(BMI≥25)盛行率,46.6%有腰圍過大(≥80公分)的盛行率。而肥胖及腰圍過大只要超音波或生化指標顯示有脂肪肝,就會被診斷為代謝功能障礙相關性脂肪肝疾病(MAFLD)。脂肪肝患者應保持生活作息規律、睡眠充足、適度運動、避免菸酒及高熱量、高膽固醇飲食,並注意體重控制,將有助於控制脂肪肝病情及延緩腎功能惡化。若是有重度肥(BMI≥32.5)合併代謝性疾病,建議轉診至減重及代謝手術門診做進一步的評估,因為有越來越多的研究顯示,減重及代謝手術不僅可以減重,更可以治療代謝性疾病。
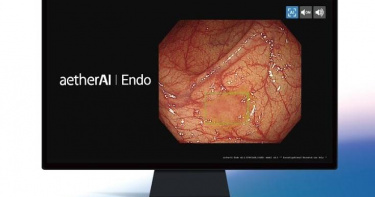
國內首項「大腸鏡即時AI瘜肉偵測」獲認證 準確度高達95%
臺大醫院、國泰綜合醫院與雲象科技宣布,三方合作的「大腸鏡即時AI瘜肉偵測 aetherAI Endo」獲得衛福部TFDA醫材許可,加入打擊國人癌症之首~大腸癌的防治工作。這項成果,不僅可望利用AI輔助,提升大腸鏡檢查的效能,並且推動提升大腸癌篩檢品質的各項工程,從目前第一階段的篩檢,到病灶診斷分類以及整體品質之控管,全方位借助 AI 優勢,輔助醫師診治,力求打擊多年來揮之不去的「癌王」夢魘。根據國健署2022年資料顯示,台灣每年有近17,000例大腸癌新發生個案,為最常見的癌症。雖然大腸鏡檢查已被證實能有效降低大腸癌的死亡率與發生率,但因醫師施行大腸鏡時偵測腺瘤能力歧異造成之病灶遺漏,影響其效益甚鉅。國外研究顯示施行大腸鏡時的腺瘤偵測率每提升1%,將可以降低鏡檢後發生大腸癌風險3%之多,死亡率甚至可以降低5%。2022年國外研究顯示,藉AI人機協作進行大腸鏡檢查,約可提高14%~30%的腺瘤偵測率不等。臺大醫院、國泰綜合醫院、雲象科技攜手共同研發「大腸鏡即時AI瘜肉偵測aetherAI Endo」,包括一般肉眼不易觀察到的瘜肉,皆能被AI捕獲,準確度高達95%,可彌補醫師之間偵測能力的差異,為病人人數多、時間又緊迫的醫師與醫療單位提升檢查品質,而病患則可因此獲取更可靠的檢查結果。「大腸鏡即時AI瘜肉偵測 aetherAI Endo」的研發團隊,結合台灣消化系醫學與大腸鏡診治重鎮臺大醫院與國泰綜合醫院,跨兩院共收集超過3,000位病患、逾40萬張影像資料提供人工智慧訓練,當中不乏偵測高難度卻又高風險的非隆起型腺瘤,並針對臨床工作流程與人體工學開發而成,期待未來得以提升篩檢效能,保護國人的健康。值得一提的是在研發過程中,團隊動用了多位大腸鏡病灶偵測率極高的專家,與高難度病灶的偵測好手來協助內視鏡影像的標註,無疑是增加了此一系統的可靠性。國泰綜合醫院消化內科主任洪志聖表示,由於現行大腸鏡檢查仰賴醫師肉眼、臨床經驗,但因人體腸道彎曲,有些微小瘜肉受到腸道轉彎或角度影響,亦或病人清腸不夠徹底,導致醫師可能不易判讀病灶。考量國內對大腸癌的篩檢需求增加,未來醫師執行大腸鏡檢查時若搭配此AI系統,即可憑藉系統同步以每秒30張的影像辨識能力偵測腸道並標示出瘜肉,即時、有效判讀大腸鏡檢查影像,以提升診療品質進而造福病人。為驗證AI輔助篩檢能提高大腸鏡瘜肉偵測率,目前雲象科技與臺大醫院、臺大醫院癌醫中心分院、輔仁大學附設醫院、彰化基督教醫院、新光醫院正進行跨院區的隨機分派臨床試驗前瞻計畫。雲象科技表示,運用AI影像輔助系統以提升追蹤大腸鏡之鏡檢品質,是雲象投注大腸癌篩檢的第一步,有效減少病灶遺漏並縮短醫師診斷病灶的時間,解決醫師間偵測診斷能力的落差等痛點。雲象運用AI持續精進,未來也朝向病灶偵測與診斷分類、自動化分析盲腸到達率、大腸鏡報告輔助系統、數位病理診斷與風險分層等,從預防、臨床、改善預後,提供以人工智慧驅動之篩檢生態系,既提升品質又減輕臨床醫師負擔,創造醫師與民眾雙贏的局面。展望AI輔助大腸癌診治品質提升,雲象科技執行長葉肇元提出兩點關鍵:一、降低資料收集的障礙,以加速、擴大AI的研發與應用;二、政府協助推廣 AI 並鼓勵導入廣大臨床與篩檢場域,真正提升大腸鏡篩檢效能,吸引軟硬體業者、醫療單位投入,壯大生態系,也讓民眾更直接從醫療AI科技的進步受惠,遠離大腸癌的威脅。

21歲男罹罕病導致「雙肺破裂」 緊急「邊緣性捐贈肺」移植救命
21歲的陳先生,3年前自越南來台工作,去年健檢時發現胸部X光異常,後來呼吸越來越不順,走路也開始會喘,至外院檢查確認罹患罕見肺疾「蘭格罕細胞組織球增生症」,造成雙側肺臟嚴重受損而導致雙側氣胸,接受雙側胸腔鏡手術後症狀雖有改善,但因肺臟破壞太嚴重,需使用高流量的氧氣及持續胸腔引流,因而無法出院,只有肺臟移植才是最後的希望。陳先生經在台僱主協助與多方協調合作下,轉至林口長庚進行肺臟移植評估,也獲得健保署核准移植資格。等待捐贈的過程中,肺臟功能持續下降,於去年11月獲大愛捐贈之「邊緣性捐贈肺」而接受雙肺移植手術。所謂的「邊緣性捐贈肺」是指捐贈肺部分狀況較不佳但仍可移植的肺臟;本次捐贈的肺臟雖然有細菌性肺炎的狀況,但在林口長庚醫療團隊悉心照顧下,陳先生於移植後4天拔管,今年1月18日順利出院,目前已可自由活動,呼吸順暢且不需使用氧氣,走路也不會覺得喘。林口長庚醫院內科部副部長暨胸腔內科高國晉醫師指出,蘭格罕細胞組織球增生症是組織球異常增生的疾病,發生率成人每100萬人中約有1-2件、兒童則每100萬人中約有3-5件。此症會侵犯身體每個器官造成骨頭或皮膚、肝、肺、淋巴結、骨髓、…等處病變,治療方式從藥物、手術、放射線治療到化學藥物治療都有,及早就醫、早期治療、長期追蹤,可提高治癒率,減少後遺症發生。但若侵犯的是肺臟且破壞太嚴重,屬於不可逆之末期肺病,此時,肺臟移植是唯一的治療選擇。林口長庚醫院胸腔外科暨肺移植團隊召集人陳維勳醫師表示,肺臟移植手術是胸腔外科難度最高、耗時最久的胸腔手術之一,由於慢性肺病會引發右心衰竭,病人移植前常有嚴重的心肺問題,導致肺移植時麻醉難度提高。肺臟移植手術須將遭受破壞的肺臟移除,移植入健康的大愛捐贈肺臟,而肺病病人常伴隨嚴重的胸腔沾黏,提高手術難度。台灣的肺臟移植相較於心、肝、腎等其他器官的移植發展較晚,存活率也較差,目前的個案數與存活率仍不比國外。但近幾年台灣肺臟移植整體個案數大幅上升,存活率也逐年改善,林口長庚的成果更是名列前茅。陳維勳醫師說,林口長庚醫院於1998年完成第一例肺臟移植手術,至今已完成50例肺臟移植,一年存活率高達91% (跟國外有名醫院相較Mayo clinic 91%,Cleveland clinic 85%),高於台灣平均76%。2021年林口長庚肺臟移植團隊更進行長庚體系之跨院區技術支援,協助高雄長庚醫院完成3例肺臟移植手術。林口長庚醫院外科部副部長暨心臟外科葉集孝醫師表示,由於肺臟移植需將捐贈者健康的肺臟移植到肺衰竭的病人體內,因此手術時需要多組、多專科醫師互相配合,才能讓手術過程順利,整個手術過程通常需花費8到12小時。目前林口長庚的肺移植仿照國外成熟的肺臟移植中心,採多專科合作模式,包括有:胸腔外科、心臟外科、麻醉科、體外循環師、手術室護理師等,透過多專科緊密配合,提升手術的成功率。

AI輔助!破解「最難診斷癌症」 醫師不必扮偵探「一掃就揪出犯人」
血液癌症難以早期察覺,以骨髓增生性腫瘤(myeloproliferative neoplasm,簡稱MPN)為例,因其種類多、臨床症狀相似,以及骨髓病理切片與突變特徵有高度重疊,所以擁有「最難診斷癌症」的封號。林口長庚醫院血液科郭明宗醫師表示,骨髓增生性腫瘤臨床上常見3種基因突變,然而確切罹病原因尚在研究中,後天的基因變異、環境因素等皆為可能致病因子,目前在臨床上面臨的最大挑戰不僅是治療,其實是從診斷程序就開始!郭明宗醫師說,骨髓增生性腫瘤為血液增生性疾病,病患不像其他實體腫瘤疾病有明顯可觸及的腫塊,通常患者求診時可能是因為無症狀的血液相異常,或是因疾病引起的其他症狀、併發症如出血、中風等,無法直接看出原疾病為何。所以醫師們必須扮演偵探,由許多相類似的症狀、血液檢查數值等中抽絲剝繭,列出可能的兇手疾病名單,最關鍵的證據即為「病理切片判讀」。不過,病理切片的解讀非常複雜,以人工進行判讀,難以取得客觀量化的結果,且會存在不同診斷者間的差異,特別是對於該疾病較不熟悉或經驗較少的醫師會更難判讀。雲象科技與台灣諾華首度攜手林口長庚醫院,跨界打造血液病理AI輔助判讀應用,將AI技術運用於血液病理診斷,可輔助醫師進行快速且精準的判讀,不僅可彌補判讀經驗多寡的結果差異,也可減輕大量病理玻片的判讀負荷量,最關鍵、重要的是可以幫助病患及早發現、及早治療,避免轉化為預後較差的疾病或嚴重併發症。林口長庚醫院解剖病理部陳澤卿主任指出,林口長庚每月有近萬個案例、高達上萬筆的病理玻片需要判讀,病理團隊每日皆須面臨龐大且急迫的病例,為了能及早且精準幫助病患確診,林口長庚已全面將病理玻片數位化,為全台少數完成跨院區病理科數位化的醫療院所,可大大提升判讀方便性。目前林口長庚數位化玻片已累積超過38萬片,以每玻片0.1公分計算,堆疊高度達380公尺,相當於126層樓高,其為AI研究開發的絕佳基礎!此次合作透過龐大的數位病理資料庫,運用AI進行深度學習與訓練,期望能發展出一套可辨識骨髓增生性腫瘤的模型。此次AI技術合作的概念就好比日常上傳照片至社群平台,平台會透過自動人臉辨識系統,顯示或標記照片上的人物是哪一位朋友,林口長庚醫院解剖病理部莊文郁副主任打趣地說,隨著時代與醫療的進步,AI技術不僅可以認臉,也可以辨別極度困難與複雜的細胞了!雲象科技創辦人暨執行長葉肇元醫師也指出,血液疾病的診斷與治療相當困難,然而因病患數不如其他器官癌症,故新技術如AI較不會第一時間應用在血液疾病上;不過,對血液疾病來說,以形態學為基礎的病理診斷扮演關鍵角色,而型態辨識正是AI在醫療上能有最大發揮空間的面向。葉肇元表示,相信在AI輔助下,型態診斷的重要性會再次提升,和近年備受矚目的分子及基因診斷相輔相成,進一步強化血液疾病診斷以及治療的品質。